-
Medical journals
- Career
Spontánní pneumomediastinum (Hammanův syndrom)
Authors: Š. Vejvodová; J. Vodička
Authors‘ workplace: Chirurgická klinika, Lékařská fakulta v Plzni, Univerzita Karlova v Praze, Fakultní nemocnice v Plzni přednosta: prof. MUDr. V. Třeška, DrSc.
Published in: Rozhl. Chir., 2014, roč. 93, č. 8, s. 436-438.
Category: Case Report
Overview
Spontánní pneumomediastinum, také označované jako Hammanův či Macklinův syndrom, je onemocněním s nízkou incidencí postihující převážně mužskou populaci, jehož příčina není známá. Jedná se o akutní příhodu s rychlým ústupem klinických obtíží i rentgenologického nálezu. Je nutné na něj pomýšlet v rámci diferenciální diagnózy bolestí na hrudi a odlišit je také od mnohem závažnějšího pneumomediastina sekundárního. Autoři prezentují 2 případy tohoto onemocnění zaznamenané na vlastním pracovišti během 1 týdne.
Klíčová slova:
spontánní pneumomediastinum – Macklinův efekt – Hammanovo znameníÚvod
Bolesti na hrudi s dušností mohou způsobovat tak rozmanité stavy, jako jsou např. úrazy hrudníku, zánětlivá onemocnění hrudní stěny a nitrohrudních orgánů, nemoci kardiovaskulárního aparátu, ale i např. různé patologické procesy v břišní dutině nebo obtíže psychosomatické. Cílem tohoto sdělení je poukázat na jednu z méně častých příčin těchto obtíží, jíž může být spontánní pneumomediastinum.
Kazuistika 1
18letý kuřák byl přivezen na ambulanci plicní kliniky pro 24 hodin trvající bolesti na hrudi, v zádech a po stranách krku zhoršující se při hlubším dýchání. Stav nebyl provázen dalšími potížemi, úraz či jiné rizikové chování (abusus alkoholu, drog) nemocný popíral, dosud se s ničím neléčil. Při klinickém vyšetření dominoval podkožní emfyzém krku a oboustranně oslabené dýchací fenomény. Krevní tlak (TK) byl 148/68 mm Hg, tepová frekvence 100/min., saturace hemoglobinu kyslíkem měřená pulzním oxymetrem (SpO2) dosáhla na vzduchu 99 %. Skiagram plic ukázal podkožní emfyzém krku, obě plíce zcela rozvinuté a mírnou deviaci trachey doprava. Standardní laboratorní testy nevykazovaly patologické odchylky. Doplněné nativní CT vyšetření hrudníku pak potvrdilo nález pneumocolla a pneumomediastina, spolu s přítomností vzduchu v plicním intersticiu charakteru Macklinova efektu (Obr. 1). Tracheobronchoskopie vyloučila lézi tracheobronchiálního stromu. Po dokončení diagnostiky byl nemocný týž den přijat k observaci na naši kliniku, kde při standardní konzervativní léčbě zahrnující klidový režim na lůžku, preventivní podání antibiotik a mukolytik, dechovou rehabilitaci aj., došlo k rychlé úpravě jak klinického, tak rentgenologického (RTG) nálezu. Pacienta jsme tak mohli 3. den od přijetí propustit zcela bez obtíží do domácí péče.
Image 1. CT obraz spontánního pneumomediastina a plicního intersticiálního emfyzému (Macklinův efekt – označeno žlutými šipkami.) Fig. 1: CT image of spontaneous pneumomediastinum and pulmonary interstitial emphysema (Macklin effect – indicated by yellow arrows.) 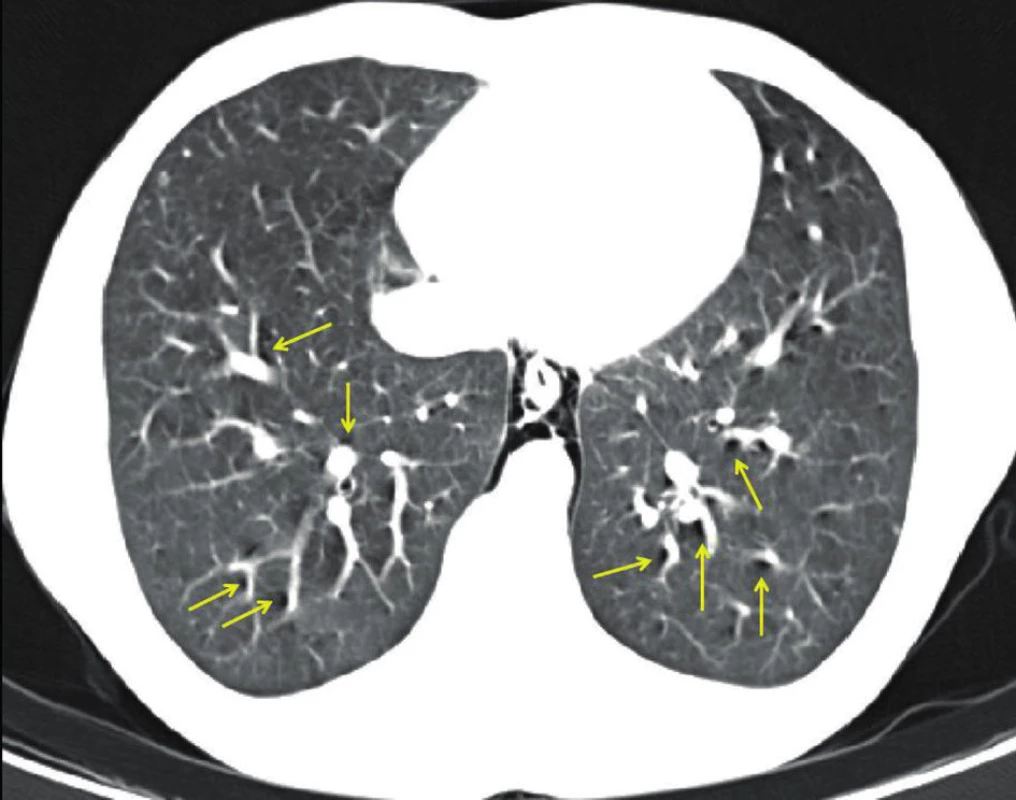
Kazuistika 2
23letý muž, nekuřák, se dostavil na interní ambulanci naší nemocnice pro několik hodin trvající tachykardii a dušnost bez bolestí na hrudi. V anamnéze nebyl žádný údaj o traumatu či závažném onemocnění v předchorobí, abusus alkoholu či drog nemocný popíral. Klinický nález na hrudníku byl zcela normální. Odchylky nevykazoval ani vyhotovený záznam elektrokardiogramu, ani běžné laboratorní testy, vyjma mírné elevace D-dimerů. Doplněná CT-angiografie neprokázala na prvém místě zvažovanou plicní embolizaci, překvapivým nálezem však bylo rozsáhlé pneumomediastinum. Při tracheobronchoskopii nebyly zjištěny známky poranění tracheobronchiálního stromu. Nemocný byl oběhově i ventilačně stabilní, TK 130/80 mm Hg, tepová frekvence 110/min., SpO2 dosáhla na vzduchu 99 %. Po následném přijetí na naše pracoviště jsme téhož dne doplnili RTG pasáž jícnu vodnou kontrastní látkou s normálním nálezem, tj. bez úniku kontrastní látky mimo lumen jícnu. Při obdobném konzervativním postupu jako v prvém případě pak došlo záhy k normalizaci klinického stavu i rentgenologického nálezu. Taktéž tohoto pacienta jsme mohli po 3 dnech observace propustit v dobrém stavu do domácí péče.
Diskuze
Pneumomediastinum lze definovat jako patologickou přítomnost vzduchu či plynu v mediastinu. Vzniká buď následkem perforace tracheobronchiálního stromu či jícnu, nebo je plyn produktem činnosti anaerobních bakterií při zánětlivých onemocněních mediastina (tzv. sekundární pneumomediastinum).
Spontánní pneumomediastinum představuje samostatnou klinickou jednotku s neznámou příčinou vzniku [1,2,3]. Poprvé bylo popsáno Louisem Virgilem Hammanem v roce 1939, pročež je tak někdy nazýváno Hammanovým syndromem (podle některých autorů Macklinovým syndromem) [4]. Nicméně o zduření krku jako projevu podkožního emfyzému na podkladě spontánního pneumomediastina jsou v literatuře záznamy již z prvé poloviny 17. století. Skutečně první zmínka je z roku 1618 od porodní asistentky francouzské královny Louise Burgeois [5].
O objasnění patofyziologie spontánního pneumomediastina se nejvíce zasloužili ve 40. letech 20. století manželé Charles a Madge Macklinovi (proto se i mechanismus vzniku pneumomediastina označuje jako tzv. Macklinův efekt). Vlivem zvýšeného intraalveolárního tlaku dochází ke vzestupu tlakového gradientu mezi alveolem a plicním intersticiem. Ten je následně příčinou ruptury alveolů s únikem vzduchu do peribronchovaskulární tkáně, kterou pak postupuje k plicnímu hilu a do mediastina [6,7,8]. Odtud se vzduch může dále šířit do perikardu (pneumoperikard), pohrudničních dutin (pneumothorax), kraniálně do submandibulárního a retrofaryngeálního prostoru (pneumocollum), kaudálně do peritonea a retroperitonea (pneumoperitoneum, resp. pneumoretroperitoneum) [8,9]. Ke zvýšení intraalveolárního tlaku může dojít např. na podkladě bronchokonstrikce při akutní exacerbaci astmatu nebo inhalaci toxických látek (inhalační drogy typu kokainu a marihuany), případně protrahovaným či intenzivním Valsalvovým manévrem (zvracení, velká námaha rodičky při porodu apod.) [3,10,11].
Incidence spontánního pneumomediastina je velice nízká, dle literatury 1 případ na 30−40 tisíc pacientů [12]. Okada a spol. uvádějí ve své pětileté studii incidenci 1 případ na 14 tisíc pacientů, což odpovídá přibližně 3 pacientům za rok, celkem popisují 20 případů [7]. Výskyt spontánního pneumomediastina vzniklého následkem exacerbace astmatu je udáván do 0,3 % [6]. Další prameny prezentují soubory o 17 až 32 případech zaznamenané v rozmezí 3–13 let [1,10,11,13]. Průměrný věk nemocných se pohybuje mezi 18 a 25 lety, častěji je postižena mužská populace [1,7,10,11,13].
Do klinického obrazu spontánního pneumomediastina patří bolest na hrudi a v zádech, dušnost, dále nauzea, odynofagie, méně často bolest břicha. Zvláštním symptomem pneumomediastina je tzv. Hammanovo znamení, což je vrzavý zvuk, který je synchronní se srdečním rytmem a lze jej zachytit při poslechu prekordia [4,12]. Kelly a spol. shledali nejčastějšími příznaky podkožní emfyzém (82 % pacientů), bolest na hrudi (77 %), dyspnoe (29 %) a bolest krku (24 %), přičemž Hammanovo znamení zjistili pouze v 18 % případů [1]. Okada a spol. zaznamenali bolest na hrudi u 75 % pacientů, dušnost u 50 %, podkožní emfyzém u 45 %, Hammanovo znamení u 10 % [7]. Většina nemocných s pneumomediastinem nemá zvýšenou teplotu, hodnoty leukocytů a D-dimerů mohou být v normě či lehce zvýšené, průměrná saturace krve kyslíkem je kolem 96 % [10,13].
Pneumomediastinum je ve 2/3 případů patrné již při skiagramu plic [13]. Zlatým standardem jeho diagnostiky je CT vyšetření hrudníku [1]. Akin popisuje na případu novorozence raritní rentgenologický projev pneumomediastina vzniklého jako komplikace umělé plicní ventilace – tzv. znamení andělských křídel. Jedná se o situaci, kdy vzduch v mediastinu odtlačuje thymus kraniálně a do stran, což se na rentgenovém snímku projeví bělavým zastřením tvarem připomínajícím andělská křídla [14].
Vzhledem k nízké incidenci nemoci nejsou k dispozici jednoznačná doporučení, kdy nemocného hospitalizovat a kdy jej léčit ambulantně. Většina autorů se kloní ke krátkodobé hospitalizaci pro možné riziko rozvoje komplikací [11]. Průměrná doba hospitalizace je uváděna v rozmezí 2−8 dní [1,7,10,11,13]. Doporučená léčba spočívá v klidovém režimu na lůžku, oxygenoterapii 100% kyslíkem, iniciálně i v dietních opatřeních, dle potřeby jsou podávána analgetika [11]. Část autorů se kloní k rutinnímu profylaktickému podání antibiotik, jiní je nepovažují za nezbytně nutné [7,11].
Prognóza spontánního pneumomediastina je dobrá, úmrtí v jeho důsledku nebylo v literatuře popsáno, případy recidiv jsou ojedinělé [2,11].
Závěr
Spontánní pneumomediastinum je benigní onemocnění neznámé příčiny s nízkou incidencí postihující převážně mužskou populaci. Diferenciálně diagnosticky je nutné je brát v úvahu při syndromu bolesti na hrudi a také je odlišit od mnohem závažnějšího stavu, kterým je sekundární pneumomediastinum. Léčba je konzervativní, spočívá v observaci během krátkodobé hospitalizace, normalizace klinického a rentgenologického nálezu je rychlá. Preventivní podání antibiotik je stále diskutováno. Prognóza onemocnění je dobrá, recidivy jsou vzácné.
MUDr. Šárka Vejvodová
Chirurgická klinika, Lékařská fakulta v Plzni, Univerzita Karlova v Praze
Fakultní nemocnice v Plzni
Alej Svobody 80
304 60 Plzeň
e-mail: vejvodovas@fnplzen.cz
Sources
1. Kelly S, Hughes S, Nixon S, Paterson-Brown S. Spontaneous pneumomediastinum (Hamman´s syndrome). Surgeon 2010;8 : 63−66.
2. Caceres M, Ali SZ, Braud R, Weiman D, Garrett HE Jr. Spontaneous pneumediastinum: a comparative study and review of the literature. Ann Thorac Surg 2008,86 : 962−966.
3. Banki F, Estrera AL, Harrison RG, et al. Pneumomediastinum: etiology and a guide to diagnosis and treatment. Am J Surg 2013;206 : 1001−1006.
4. Hamman LV. Spontaneous mediastinal emphysema. Bulletin of the Johns Hopkins Hospital, Baltimore 1939;64 : 1−21.
5. Balkan ME, Alver G. Spontaneous pneumomediastinum in 3rd trimester of pregnancy. Ann Thorac Cardiovasc Surg 2006;12 : 362−364.
6. Romero KJ, Trujillo MH. Spontaneous pneumomediastinum and subcutaneous emphysema in asthma exacerbation: The Macklin effect. Heart Lung 2010;39 : 444−447.
7. Okada M, Adachi H, Shibuya Y. Diagnosis and treatment of patiens with spontaneous pneumomediastinum. Respir Investig 2013;52 : 36−40.
8. Eguchi T, Takasuna K, Matsubara M, Yoshida K. Pneumomediastinum and retropneumoperitoneum due to the Macklin effect. Ann Thorac Surg. 2012;94 : 298.
9. Law ST, Wong KC, Tse CF. Cervical subcutaneous emphysema and pneumomediastinum after sneezing. Hong Kong Med J 2013;19 : 188.
10. Al-Mufarrej F, Badar J, Gharagozloo F, et al. Spontaneous pneumomediastinum: diagnostic and therapeutic interventions. J Cardiothorac Surg 2008;3 : 59.
11. Ryoo JY. Clinical analysis of spontaneous pneumomediastinum. Tuberc Respir Dis 2012;73 : 169−173.
12. Veselý M, Jedlička V, Peštál A, et al. Spontánní pneumomediastinum – kazuistika. Rozhl Chir 2011;90 : 634−636.
13. Takada K, Matsumoto S, Hiramatsu T, et al. Management of spontaneous pneumomediastinum based on clinical experience of 25 cases. Respir Med 2008;102 : 1329−1334.
14. Akin K, Cizmeci MN, Kanburoglu MK, Akelma AZ, Tatli MM. Angel wing sign in a neonate with pneumomediastinum. J Pediatr 2013;163 : 296.
Labels
Surgery Orthopaedics Trauma surgery
Article was published inPerspectives in Surgery

2014 Issue 8-
All articles in this issue
- Porovnanie výsledkov použitia chirurgickej a endovaskulárnej liečby u pacientov s periférnym artériovým ochorením dolných končatín vo femoropopliteálnej oblasti
- Jednodobý výkon u aneuryzmatu břišní aorty a renálního karcinomu
- Ektopická parathyreoidea, zobrazovací metody a chirurgické přístupy
-
Sarkomy hrudníku, má operační indikace smysl?
Soubor kazuistik - Spontánní pneumomediastinum (Hammanův syndrom)
- Bariatrická metabolická chirurgie
- Perspectives in Surgery
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Spontánní pneumomediastinum (Hammanův syndrom)
- Bariatrická metabolická chirurgie
-
Sarkomy hrudníku, má operační indikace smysl?
Soubor kazuistik - Porovnanie výsledkov použitia chirurgickej a endovaskulárnej liečby u pacientov s periférnym artériovým ochorením dolných končatín vo femoropopliteálnej oblasti
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

