-
Medical journals
- Career
Přínos magnetické rezonance pro diagnostiku a léčbu poranění torakolumbální páteře
Authors: L. Hrabálek; M. Houdek; M. Vaverka
Authors‘ workplace: Neurochirurgická klinika FN a LF UP Olomouc, přednosta: prof. MUDr. M. Houdek, CSc.
Published in: Rozhl. Chir., 2009, roč. 88, č. 8, s. 461-465.
Category: Monothematic special - Original
Overview
Cíl:
Cílem práce bylo zjistit, zda se míra poranění meziobratlové ploténky a obratlové krycí desky hodnocené pomocí MRI u zlomenin torakolumbální páteře projeví na výsledném klinickém stavu a radiologickém nálezu.Materiál a metodika:
Autoři hodnotili prospektivně pacienty se zlomeninou torakolumbální páteře typu A1 nebo A3, bez poranění nervových struktur. Celý soubor tvořilo 73 pacientů (průměrný věk 45,52 let), z toho bylo 44 mužů a 29 žen. Skupina 31 pacientů s frakturou typu A1 byla léčena konzervativně a skupina 42 pacientů s frakturou typu A3 byla operována zadní transpedikulární (TP) fixací. Pacienti byli po úraze vyšetřeni skiagraficky, na počítačovém tomografu a magnetickou rezonancí (MRI). V 18. měsíci sledování bylo provedeno kontrolní MRI s posouzením míry kyfotizace páteře a míry snížení obratlového těla, a vyhodnocení klinického stavu.Výsledky:
Výsledky byly statisticky zpracovány. U skupiny pacientů léčených konzervativně nebyla prokázána statisticky významná závislost stupně poranění disku a krycí desky na výsledném klinickém stavu nebo radiologickém nálezu, přesto konzervativní léčba zlomenin typu A1 selhala v 9,3 % případů. Příčinou bylo poranění disku, a jeho operační náhrada vedla ke zlepšení klinického stavu. Chirurgická léčba zadní TP fixací u zlomenin typu A3 nezabránila statisticky významně větší míře kyfotizace a menší toleranci zátěže u pacientů s vyšším stupněm poranění disku a krycí desky (3. nebo 4. stupeň) ve srovnání s pacienty s nižším stupněm poranění (2. stupeň).Závěr:
Zhodnocení stupně poranění disku a krycí desky na MRI po úrazu má tedy prediktivní význam jak pro prognózu hojení zlomeniny tak pro konečný klinický efekt operace.Klíčová slova:
poranění – hrudní a bederní páteř – meziobratlová ploténka – magnetická rezonance – transpedikulární fixaceÚVOD
Magnetická rezonance (MRI) hraje důležitou roli v zhodnocení nestability fraktury obratle torakolumbální páteře zejména tím, že posoudí spolehlivě laceraci zadního vazivového komplexu (ZVK). Poranění ZVK je přitom vždy spojeno s nestabilitou a může být na základě jen skiagramu a CT vyšetření přehlédnuto [1–9]. Současně posouzení stupně poranění meziobratlové ploténky a obratlové krycí desky na MRI může mít význam v rozhodnutí, zda je vhodné nahradit poškozenou ploténku [10, 11].
Cílem této práce bylo zjistit, jestli se míra poranění meziobratlové ploténky a obratlové krycí desky u zlomenin torakolumbální páteře projeví na výsledném klinickém stavu a radiologickém nálezu.
MATERIÁL A METODA
Tato studie byla zahájena 1. 1. 2005 a ukončena 30. 6. 2006. Autoři do ní zařadili všechny pacienty s poraněním hrudní a bederní páteře typu A1 podle AO klasifikace konzervativně léčené a pacienty s poraněním typu A3 podle AO klasifikace indikované k operaci zadní transpedikulární (TP) fixací šrouby. Podmínkou bylo izolované poranění pouze jednoho obratle a negativní neurologický nález. Vyloučeni byli nemocní s osteoporotickými nebo jinými patologickými zlomeninami. Každý pacient podepisoval informovaný souhlas se zařazením do této prospektivní studie.
Po přijetí a zajištění nemocného autoři zhodnotili celkový klinický stav a neurologické postižení. Každému pacientovi bylo standardně provedeno skiagrafické vyšetření hrudní, torakolumbální a bederní páteře v předozadní a bočné projekci. Poraněný obratel a oba sousední byly poté došetřeny na CT (Hi-Speed Cti-Pro, General Electric, USA) spirální technikou ve vrstvách 1–3 mm.
Všem pacientům bylo doplněno MRI. Vyšetření bylo provedeno přístrojem Magnetom Symphony 1.5T (Siemens, Německo), v sagitální rovině v sekvenci T2 tse – rst sag pat 2 /i PAT/, v TI tse – sag /i PAT/ a ve STIR sag Hi Res /i PAT/. Rozsah byl biforaminální, s tloušťkou vrstvy 4 mm, TR/TE (msec) pro T2 bylo 3520/95, pro T1 bylo 564/14 a pro STIR 4500/70. Autoři vyhodnotili MRI podle Onerových kritérií a sledovali stav meziobratlových plotének (disku) a stav obratlových krycích desek (krycích desek) [12]. Onerova kritéria hodnocení jsou uvedena ve schématu 1. Na snímcích autoři dále zhodnotili výšku přední hrany poraněného obratlového těla a úhel regionální kyfózy Cobbovou metodou, s přepočtem tohoto úhlu na sagitální index (SI) podle Farcy [13]. Na základě všech zobrazovacích metod byly zlomeniny zařazeny podle Magerlovy AO klasifikace [14].
Schéma 1. Onerova kritéria hodnocení poranění páteře na MR 
Legenda ke schématu 1: PPV – přední podélný vaz ZPV – zadní podélný vaz ZVK – zadní vazivový komplex Disk – meziobratlová ploténka Pacienti se stabilní zlomeninou typu A1 indikovaní ke konzervativní léčbě měli klidový režim na lůžku do odeznění bolestí. Pacienti s tříštivým poraněním typu A3, s výjimkou fraktury A3.3.1, byli indikovaní k TP fixaci (Omega-21, Biomet, Španělsko) s transpedikulární náhradou kostní tkáně obratlového těla bioaktivním materiálem (Chronos, Synthes, USA). Všichni pacienti léčení jak konzervativně, tak operačně zahájili rehabilitaci již na lůžku a byli vertikalizováni v textilním snímatelném korzetu zpevněném pelotou. Korzet nosili a neposazovali se po dobu 3 měsíců. Klinická a skiagrafická kontrola byla prováděna v prvním týdnu, ve 3., 6., 12. a 18. měsíci po úrazu. Za 18 měsíců bylo provedeno také kontrolní MRI s měřením úhlu regionální kyfózy a výšky přední hrany těla a klinické zhodnocení pomocí „Pain Scale“ (PS) a „Work Scale“ (WS) podle Denise [15]. PS a WS je uvedeno ve schématu 2 a 3.
Ke statistickému zpracování byl použit neparametrický test Mann-Whitney a chí-kvadrát test. Statisticky významné byly výsledky pod 0,05. Cílem bylo zjistit statisticky významný rozdíl klinického stavu (PS a WS v 18. měsíci sledování) a radiologických nálezů (míra kyfotizace a míra snížení obratlového těla v průběhu 18 měsíců sledování) v závislosti na míře poranění disku a krycí desky u skupin pacientů léčených konzervativně a TP fixací.
Celý soubor tvořilo 73 pacientů (průměrný věk 45, 52 let), z toho bylo 44 mužů a 29 žen. Do skupiny léčené konzervativně bylo zařazeno 31 pacientů ve věku 17-76 let (průměr 43,52 let), do skupiny léčené operací (TP fixací) bylo zařazeno 42 pacientů ve věku 16–73 let (průměr 47,0 let). Doba jejich sledování byla 18 měsíců.
VÝSLEDKY
Tabulka 1 znázorňuje zařazení pacientů obou skupin (skupiny konzervativní a skupiny operované TP fixací) podle stupně poranění disku a krycí desky (stupeň 1–4). V tabulce je uveden výsledný počet pacientů zařazených do PS 1–4 a WS 1–5 a dále průměrná míra kyfotizace v průběhu 18 měsíců (ve stupních) a průměrná míra snížení přední hrany obratlového těla v průběhu 18 měsíců (v milimetrech).
Table 1. jp_15659_t_1 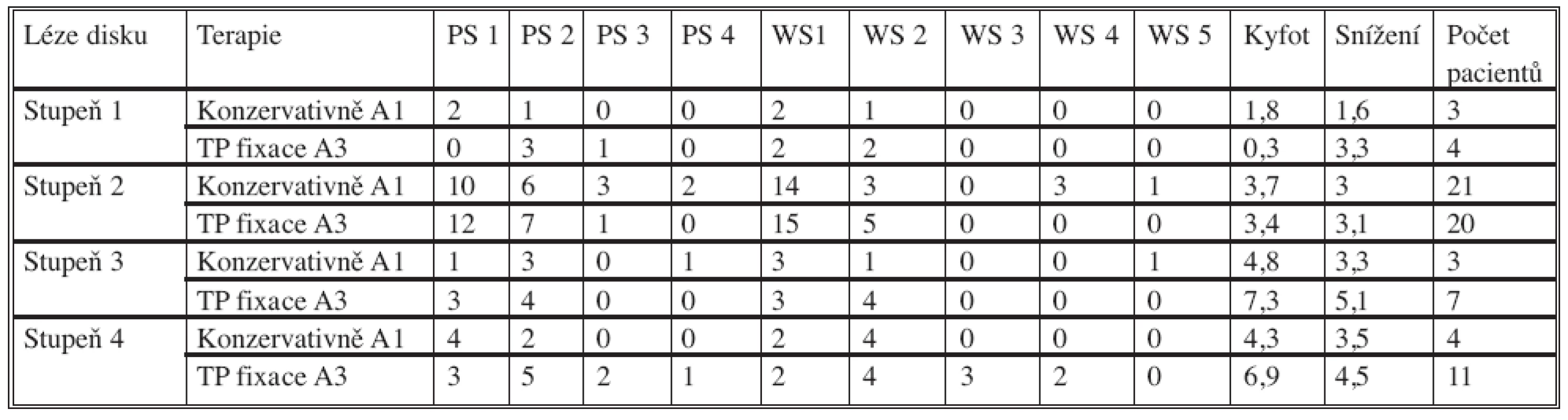
Legenda k tabulce 1: Zařazení pacientů obou skupin (skupiny konzervativní a skupiny operované TP fixací) podle stupně poranění disku a krycí desky (stupeň 1–4). Léze disku: Stupeň poranění meziobratlové ploténky a krycí desky na MRI podle Onerových kriterií (stupeň 1–4) Terapie: Způsob léčby konzervativní u zlomenin typu A1 nebo operačně zadní transpedikulární fixací u zlomenin typu A3. PS 1–4: „Pain Scale“ podle Denise v 18. měsíci sledování. WS 1–5: „Work Scale“ podle Denise v 18. měsíci sledování. Kyfot: Průměrná míra kyfotizace páteře (Cobbův úhel přepočítaný na sagitální index) v průběhu 18 měsíců sledování (ve stupních). Snížení: Průměrná míra snížení přední hrany obratlových těl v průběhu 18 měsíců (v milimetrech). Počet pacientů: Celkový počet pacientů. Výsledky statistického zpracování
U skupiny pacientů s poraněním typu A1 léčeným konzervativně nebyla prokázána statisticky významná závislost stupně poranění disku a krycí desky na výsledném klinickém stavu nebo radiologickém nálezu.
Ve skupině pacientů s frakturou typu A3 léčenou TP fixací byla statisticky významně větší kyfotizace páteře při poranění disku 3. nebo 4. stupně ve srovnání s pacienty s poraněním 1. nebo 2. stupně.
Ve stejné skupině pacientů s frakturou typu A3 léčenou TP fixací bylo statisticky významně častější WS 3, 4 a 5 při poranění disku 3. nebo 4. stupně ve srovnání s pacienty s poraněním disku 2. stupně a současně pacienti s WS 1 a 2 měli častější poranění disku 2. stupně ve srovnání s pacienty s poraněním disku 3. nebo 4. stupně.
Komplikace
Celkem 3 nemocní ze skupiny konzervativně léčených (9,7 %) byli pro trvající bolesti (PS 3 nebo 4) a neschopnost zátěže (WS 4 nebo 5) indikováni v odstupu 6 měsíců od úrazu k náhradě disku z předního přístupu. Ve všech případech se jednalo o poranění obratle na torakolumbálním přechodu typu A1.2.1, s poraněním disku a krycí desky 2. stupně a nebyla progrese kyfotizace nebo neurologického nálezu. K náhradě disku byl použit titanový implantát Syncage (Synthes, USA) a pacienti udávali v odstupu 18 měsíců úlevu od předoperačních obtíží (PS 1 nebo 2 a WS 1 nebo 2).
Ve skupině pacientů operovaných TP fixací nedošlo ke zlomení šroubů a z těchto ani jiných příčin nebyla indikována žádná operační revize.
DISKUSE
Alenay et al. prokázali ve svém souboru 20 pacientů s tříštivou frakturou torakolumbální páteře, že podpora předního sloupce transpedikulární spongioplastikou poraněného těla není dostatečná, nezabrání selhání zadní TP fixace a nelze tím nahradit přední operační stabilizaci. Kyfotizaci nad 10° nebo zlomení šroubů sledovali v 50 % případů [16]. Cripton et al. v biomechanické studii potvrdili, že v případech těžkého poranění předního sloupce není zadní transpedikulární fixace dostatečně stabilizujícím prvkem a může dojít k jejímu selhání v důsledku působení opakovaných ohybových momentů [17].
Adams et al. prokázali, že kostní krycí desky jsou nejslabší strukturou pohybového páteřního segmentu v rezistenci proti kompresivním silám a současně prokázal, že poranění krycí desky vede sekundárně ke změnám vlastností meziobratlové ploténky [18]. Adams et al. zkoumali i patologickoanatomický mechanismus poranění meziobratlové ploténky v experimentu na lidské kadaverózní bederní páteři, kterou podrobili zátěži 6,7 kN. Po cyklické následné zátěži sledovali distribuci tlaků uvnitř disku a nakonec i na histologických preparátech prokázali, že po poranění kostní krycí desky tlakem nucleus pulposus dochází k přenosu tlakové zátěže na anulus fibrosus a k migraci hlenového jádra do poškozených lamel anulu. Takto pak dochází k selhání mechanických vlastností meziobratlové ploténky [19]. Cinotti et al. v experimentu na zvířatech simulovali poranění krycích desek a po 7 měsících sledoval změny morfologie a signálu disků na MRI a provedli jejich histologické a histochemické vyšetření. Prokázali přitom, že dochází k rozvoji degenerativních změn meziobratlové ploténky a závažnost závisí přímo úměrně na míře poranění krycích desek. Na MRI se projevily nejtěžší změny zmenšením objemu nucleus pulposus a snížením intenzity signálu v T2-vážených sekvencích. Při histologické analýze stejných disků prokázali v nucleus pulposus ztrátu množství buněk, štěpení buněk a zmnožení fibrózní tkáně. V anulus fibrosus sledovali fragmentaci s penetrací materiálem z nucleus pulposus a vyklenutí anulu externě, dále myxomatózní degeneraci, cystické formace a malé plochy granulační tkáně. Při biochemické analýze došlo k redukci obsahu uronátů a hydroxyprolinu [20].
Oner et al. na souboru 24 konzervativně léčených pacientů prokázali pomocí MRI význam hodnocení míry poranění krycích desek a obratlového těla. Pacienti s poraněním krycích desek v přední polovině a s postižením těla o více jak jednu třetinu měli výraznější tendenci ke kyfotizaci. Obdobně na souboru 29 pacientů léčených zadní transpedikulární fixací prokázali tendenci ke kyfotizaci, pokud při poranění krycích desek a obratlového těla nad 30 % bylo ještě poranění ZVK stupně 2 nebo 3. Kyfotizace nad 10° byla u 39 % takto operovaných pacientů [11].
Práce těchto autorů a naše výsledky prokazují význam hodnocení míry poranění diskoligamentózních struktur páteře na MRI mimo jiné tím, že stupeň poranění disku a krycí desky se projeví na konečném klinickém stavu i radiologickém nálezu. Při způsobu léčby zlomeniny typu A3 pomocí transpedikulární fixace umožní MRI zobrazením míry poškození disku a krycí desky předpovědět konečný výsledek zhojení zlomeniny. Prokázali jsme, že při 3. nebo 4. stupni poranění je statisticky významně vyšší stupeň kyfotizace a pacienti nesnesou pracovní zátěž (WS 3–5). Právě v těchto případech je namístě úvaha, zda jiný způsob ošetření zlomeniny, zejména náhrada disku nebo celého obratlového těla z předního přístupu, nepovede k menší kyfotizaci a lepší toleranci zátěže. Jak jsme dále prokázali v této studii, u některých pacientů se stabilní zlomeninou nevede konzervativní terapie k úlevě od obtíží a příčinou je poranění mezibratlové ploténky a krycí desky. Náhrada disku z předního přístupu vede v těchto případech k jasnému zlepšení stavu. Proto zvláště u pacientů s frakturou obratle Th 12 nebo L1 typu A1.2.1 a při poranění disku a krycí desky 2. stupně je nutná zvýšená opatrnost a pečlivé sledování umožňující včasnou indikaci operace při selhání konzervativní léčby.
ZÁVĚR
- Konzervativní léčba stabilní zlomeniny typu A1 selhala v 9,3 % případů. Příčinou bylo poranění disku, a jeho operační náhrada vedla ke zlepšení klinického stavu. K operační indikaci významně přispěla diagnostika poranění pomocí MRI.
- Chirurgická léčba tříštivé zlomeniny typu A3 zadní transpedikulární fixací nezabránila statisticky významně větší míře kyfotizace a menší toleranci zátěže u pacientů s vyšším stupněm poranění disku a krycí desky (3. nebo 4. stupeň) ve srovnání s pacienty s nižším stupněm poranění (2. stupeň). Zhodnocení stupně poranění disku a krycí desky na MRI po úrazu má tedy prediktivní význam pro prognózu hojení zlomeniny i pro konečný klinický efekt operace.
MUDr. Lumír Hrabálek, Ph.D.
Na Vinici 615/4
783 35 Horka nad Moravou
e-mail: lumir.hrabalek@seznam.cz
Sources
1. Haba, H., Taneichi, H., Kotani, et al. Diagnostic accuracy of magnetic resonance imaging for detecting posterior ligamentous complex injury associated with thoracic and lumbar fractures. J. Neurosurg. (Spine 1), 2003; 99 : 20–26.
2. Holdsworth, F. W. Fractures, dislocations and fracture dislocations of the spine. J. Bone Joint Surg., 1963; 45B: 6–20.
3. Holdsworth, F. W. Fractures, dislocations and fracture dislocations of the spine. J. Bone Joint Surg., 1970; 52A: 1534–1551.
4. Hrabálek, L., Bučil, J., Vaverka, M., Houdek, M., Krahulík, D., Kalita, O. Úskalí diagnostiky a léčby flekčně-distrakčních poranění hrudní a bederní páteře: prospektivní studie. Cesk. Slov. Neurol. N., 2008; 71/104(2): 163–172.
5. Lee, H. M., Kim, H. S., Kim, D. J., et al. Reliability of magnetic resonance imaging in detecting posterior ligament complex injury in thoracolumbar spinal fractures. Spine, 2000; 25 : 2079–2084.
6. Leferink, V. J. M., Veldhuis, E. F. M., Zimmermann, K. W., et al. Classificational problems in ligamentary distraction type vertebral fractures: 30% of all B-type fractures are initially unrecognised. Eur. Spine J., 2002; 11 : 246–250.
7. Levi, A. D., Hurlbert, R. J., Anderson, P., et al. Neurologic deterioration secondary to unrecognized spinal instability following trauma – a multicenter study. Spine, 2006; 31 : 451–458.
8. Lukáš, R., Suchomel, P., Šrám, J., Endrych L. Klasifikací řízená volba operačního přístupu při operačním léčení zlomenin torakolumbární páteře. Rozhl. Chir., 2006; 85 (7): 365–372.
9. Petersilge, C. A., Parthria, M. N., Emery, S. E., Masaryk, T. J. Thoracolumbar burst fractures: evaluation with MR imaging. Radiology, 1995; 194 : 49–54.
10. Hrabálek, L., Bučil, J., Vaverka, M, Houdek, M, Krahulík, D., Kalita, O. Indikace přední náhrady meziobratlové ploténky u zlomenin hrudní a bederní páteře s využitím magnetické rezonance – prospektivní studie. Cesk. Slov. Neurol. N., 2009; 72/105 (2): 132–140.
11. Oner, F. C, van Gils, A. P., Faber, J. A. J, et al. Some complications of common treatment schemes of thoracolumbar spine fractures can be predicted with magnetic resonance imaging: prospective study of 53 patients with 71 fractures. Spine, 2002; 27 : 629–636.
12. Oner, F. C, van Gils, A. P., Dhert, W. J., et al. MRI findings of thoracolumbar spine fractures: a categorisation based on MRI examinations of 100 fractures. Skeletal Radiol., 1999; 28 : 433–443.
13. Farcy, J. P. C., Weindenbaum, M., Glassmann, S. D. Sagital index in management of thoracolumbar spine fractures. Spine, 1990; 9 : 958–965.
14. Magerl, F., Aebi, M., Gertzbein, S. D., et al. A comprehensive classification of thoracic and lumbar injuries. Eur. Spine J., 1994; 3 : 184–201.
15. Denis, F., Armstrong, G. W. D., Searls, K., et al. Acute thoracolumbar burst fractures in the absence of neurological deficit: A comparison between operative and nonoperative treatment. Clin. Orthop., 1984; 189 : 142.
16. Alenay, A., Acaroglu, E., Yazici, M., et al. Short-segment pedicle instrumentation of thoracolumbar burst fractures. Does transpedicular intracorporeal grafting prevent early failure? Spine, 2001; 26 : 213–217.
17. Cripton, P. A., Jain, G. M., Wittenberg, R. H., at al. Load-sharing characteristics of stabilized lumbar spine segments. Spine, 2000; 25 : 170–179.
18. Adams, M. A., Hutton, W. C. Gradual disc prolapse. Spine, 1985; 10 : 524–531.
19. Adams, M. A., Freeman, B. J. C, Morisson, H. P., et al. Mechanical initiation of intervertebral disc degeneration. Spine, 2000; 25 : 1625–1636.
20. Cinotti, G., Rocca, C. D., Romeo, S., at al. Degenerative changes of porcine interverteral disc induced by vertebral endplate injuries. Spine, 2005; 30 : 174–180.
Labels
Surgery Orthopaedics Trauma surgery
Article was published inPerspectives in Surgery

2009 Issue 8-
All articles in this issue
- Výsledky jednoročního přežití u nemocných po resekci hlavy slinivky břišní s resekcí žil portomezenterické oblasti (PMO)
- Optimální miniinvazivní přístup při náhradě jícnu žaludkem
- GIST jako příčina invaginace na tenkém střevě
- Význam cytokeratinového markeru TPS v pooperačním sledování nemocných s kolorektálním karcinomem
- Transarteriální chemoembolizace u hepatocelulárního karcinomu jater
- 120 laparoskopických adrenalektomií s harmonickým skalpelem
- PTA krurálnych tepien u diabetikov
- Poúrazová svalová hernia predlaktia
- Léze podkolenní jamky s neurologickou symptomatologií – kazuistiky, diagnostika a léčba
- Léčení seniorů na okresním chirurgickém oddělení
- Přínos magnetické rezonance pro diagnostiku a léčbu poranění torakolumbální páteře
- Přínos ultrasonografie břicha v diagnostice akutní apendicitidy – naše zkušenosti
- PCCP versus standardní proximální femorální hřeb při léčbě pertrochanterických zlomenin femoru
- Operační rizika a význam předoperační péče
- Perspectives in Surgery
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Operační rizika a význam předoperační péče
- Léze podkolenní jamky s neurologickou symptomatologií – kazuistiky, diagnostika a léčba
- Transarteriální chemoembolizace u hepatocelulárního karcinomu jater
- Výsledky jednoročního přežití u nemocných po resekci hlavy slinivky břišní s resekcí žil portomezenterické oblasti (PMO)
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career



