-
Medical journals
- Career
Retrospektivní analýza nálezů zrakových evokovaných potenciálů při akutním zánětu zrakového nervu
Authors: J. Szanyi 1; M. Kuba 1; Z. Kubová 1; J. Kremláček 1; J. Langrová 1; N. Jirásková 2
Authors‘ workplace: Ústav patologické fyziologie LF UK v Hradci Králové 1; Oční klinika LF UK a FN Hradec Králové 2
Published in: Cesk Slov Neurol N 2008; 71/104(3): 317-323
Category: Original Paper
Overview
Zpětně jsme hodnotili nálezy zrakových evokovaných potenciálů (VEPs) vyvolaných reverzací šachovnice (R-VEPs) a pohybovou stimulací (M-VEPs) u 20 pacientů vyšetřených během 1. ataky zánětu zrakového nervu (ON) následně sledovaných po dobu 36–135 měsíců. U 10 pacientů byla diagnostikována roztroušená skleróza (RS), u dalších 10 se v průběhu sledování RS nevyvinula. Obě skupiny se signifikantně nelišily v počtu patologických nálezů R-VEPs (u pacientů s RS 100 %, bez RS 80 %) ani M-VEPs (u pacientů s RS 80 %, bez RS 90 %). Riziko vzniku RS u pacientů s 1. atakou jednostranné ON je významně vyšší, pokud je nález R-VEPs patologický také při stimulaci nepostiženého oka (u RS v 67 %, bez RS v 22 % případů). Ačkoliv rozšíření sady VEPs o pohybové stimulace v tomto souboru pacientů s ON nezvyšuje senzitivitu vyšetření, použití M-VEPs zvyšuje spolehlivost diagnostických závěrů a umožňuje lépe posuzovat vývoj onemocnění z hlediska postižení parvocelulárního/magnocelulárního systému a ventrálního/dorzálního proudu zrakové dráhy.
Klíčová slova:
zrakové evokované potenciály (VEPs) – zánět optiku (ON) – roztroušená skleróza (RS) – magnocelulární dráha – parvocelulární dráhaÚvod
Zánět zrakového nervu (ON) je obvykle jednostranný a je typicky charakterizován poklesem zrakových funkcí daného oka, doprovázeným periorbitální nebo okulární bolestí. Většinou dochází ke spontánní úpravě vizu v rozmezí 1 nebo více měsíců [1]. Zánět zrakového nervu je poměrně častou manifestací roztroušené sklerózy (RS), přičemž může být prvním příznakem onemocnění přibližně u 20 % pacientů [2,3]. V průběhu RS se pak neuritida objevuje u více než 50 % pacientů. Současné oboustranné postižení zrakových nervů je vzácné, ale postupně vzniklé oboustranné postižení je naopak časté, a to zejména u pacientů s RS [4,5].
Na počátku ON kolísá zraková ostrost v širokém rozmezí, v našem souboru od 0,8 až k pouhé detekci pohybu před okem. Můžeme pozorovat různé varianty postižení zorného pole: centrální skotom, altitudinální či arkuátní defekt, které však nemají význam pro diagnostiku demyelinizační neuritidy [6,7]. Bývá poškozeno barevné vidění a citlivost na kontrast. Při vyšetření zornicových reakcí je u jednostranných lézí přítomen relativní aferentní pupilární defekt různého stupně [8]. Oftalmoskopický nález může být kompletně normální, nebo s obrazem papilitidy, kterou charakterizuje edém disku zrakového nervu. Ultrazvukové vyšetření orbitální hemodynamiky může v akutní fázi optické neuritidy (během prvních 7 dnů onemocnění) prokázat zvýšení průtokových rychlostí v arteria ophthalmica na postiženém oku [9].
VEPs (visual evoked potentials) jsou nejpoužívanější paraklinickou metodou v diagnostice akutního zánětu zrakového nervu, neboť umožňují posoudit funkci zrakových nervů v průběhu neuritidy.
Cílem této práce bylo zhodnocení výsledků vyšetření sadou VEPs tvořenou reverzačními a pohybovými stimulacemi u pacientů s 1. atakou zánětu zrakového nervu a posouzení, zda lze pomocí vyšetření VEPs predikovat možné riziko vzniku roztroušené sklerózy.
Metodika
V této práci navazujeme na klinickou studii publikovanou v roce 2006 v České a slovenské neurologii a neurochirurgii pod názvem Záněty zrakového nervu – výsledky retrospektivní klinické studie [8] doplněním výsledků vyšetření VEPs. Zpětně jsme hodnotili nálezy VEPs u 20 pacientů sledovaných na Oční klinice FN v Hradci Králové v rozmezí 36–135 měsíců od 1. ataky zánětu zrakového nervu (tab. 1). Všichni pacienti absolvovali kompletní neurologické vyšetření včetně MRI a lumbální punkce ke stanovení nebo vyvrácení diagnózy RS. Soubor tvořilo 11 žen a 9 mužů s průměrným věkem 32,5 ± 9,7 v rozmezí 13 až 53 let. Doba od začátku příznaků 1. ataky ON do vyšetření VEPs se pohybovala od 1 dne do 7 týdnů. Pacienti absolvovali následující sadu VEPs:
- Pro ověření funkce parvocelulárního systému a primární zrakové korové oblasti (V1) bylo použito VEPs vyvolaných reverzací šachovnice (R-VEPs) – záměna černých a bílých čtverců šachovnice (velikost čtverců 40’, kontrast 96 % podle Michelsona, frekvence 2 reverzace/s), snímaných z centrální okcipitální oblasti (svod OZ). Hodnoceny byly parametry (latence a amplitudy) dominantního vrcholu P100.
- K posouzení funkce magnocelulárního systému zrakové dráhy a asociačních zrakových center v mediotemporální kůře (V5) byly testovány „motiononset“ VEPs při zrakové stimulaci pohybem (M-VEPs). Byly aplikovány tyto varianty stimulací:
- a) Translační pohyb (v = 10 deg/s) izolovaných nízkokontrastních čtverců (úhlová velikost 40’, kontrast 10 %, vzdálenost čtverců ve vertikální i horizontální rovině 120’, perioda opakování 160’) s pseudonáhodným směrem pohybu, který byl použit kvůli redukci adaptace směrově specifických neuronů [10]. Tato varianta pohybové stimulace byla použita u všech pacientů.
- b) Radiální pohyb čtverců – „expanze“ koncentrické čtvercové struktury se snižující se prostorovou frekvencí (1–0,2 deg–1) a zvyšující se rychlostí pohybu (10–23 deg/s) směrem do periferie, respektující přibližně velikost recepčních polí sítnice a její rozdílnou citlivost na rychlost pohybu v centru a periferii. Radiální pohyb vyvolává větší amplitudu „motion-onset VEPs“ vzhledem k jeho uvedeným vlastnostem a také v souvislosti s paralelní aktivací většího počtu směrově specifických neuronů (expanze struktury představuje současný pohyb mnoha směry). Tato varianta radiálního pohybu byla použita u 15 pacientů.
- c) Radiální pohyb kruhů – střídavá „expanze/kontrakce“ (centrifugální/centripetální pohyb) koncentrické kruhové struktury. Jedná se o naši novější variantu radiálního pohybu, která byla použita u zbývajících 5 pacientů. Oproti předchozí variantě radiálního pohybu byla při rychlosti pohybu 5–25 deg/s zajištěna konstantní temporální frekvence 5 Hz v celém rozsahu stimulačního pole a použitá inusoidální modulace kontrastu eliminovala výskyt vysokých prostorových frekvencí. Stimulace s těmito úpravami odpovídá lépe vlastnostem magnocelulárního systému zrakové dráhy. Obě použité varianty radiálního pohybu nevykazují signifikantní rozdíly v latencích.
Table 1. Vyšetření VEP a doba sledování pacientů s ON a RS (1–10), s ON bez RS (11–20). 
Všechny varianty zrakové stimulace pohybem využívaly nízkokontrastní strukturu (kontrast = 10 % podle Michelsona) v zájmu selektivní stimulace magnocelulárního systému a dorzálního proudu zrakové dráhy – parvocelulární systém reaguje až při vyšších kontrastech [11]. U všech pohybových stimulací byly dodrženy stejné časové podmínky (pohybová fáze 200 ms, stacionární fáze 1 s). Relativně dlouhou stacionární fází a krátkou fází pohybovou jsme omezili adaptaci na pohyb [12].
Vyhodnocovány byly parametry (latence a amplitudy) hlavního negativního vrcholu N160, který se jeví jako specifická reakce na začátek pohybu v zorném poli. Maximální odpověď byla zaznamenána buď v pravé, nebo levé temporo-okcipitální oblasti (svod OR a OL), nebo v centro-parietální oblasti (svod PZ).
Při všech vyšetřovaných VEPs byly jednotně dodrženy následující stimulační a registrační podmínky. Stimulace byly generovány pomocí vlastního software [26] na 21” monitoru Iyama s vertikální obrazovou frekvencí 105 Hz. Při pozorovací vzdálenosti 0,6 m měla stimulační plocha (s centrálním fixačním bodem) rozsah 28 × 37°. Průměrný jas podnětů byl 17 cd/m2. Prostřednictvím PC Pentium (A/D převodník Data Translation, USA) bylo snímáno a průměrováno 40 jednotlivých odpovědí (délka snímaného úseku 440 ms, vzorkovací frekvence 500 Hz) po zesílení signálu 20 000krát v pásmu 0,1–45 Hz (zesilovače Contact Precision, UK).
VEPs byly snímány pomocí plošných, nepolarizovatelných (Ag-AgCl) elektrod připevněných na povrch hlavy. Na základě předchozích pokusů k lokalizaci maxima jednotlivých odpovědí byly ke snímání potenciálů použity svody OZ, OR, OL a PZ. Elektrody OZ a PZ jsou umístěny v bodech ležících ve střední čáře lebky – OZ v 10 % a PZ v 30 % vzdálenosti inion-nasion nad protuberantia occipitalis externa, OR a OL – 5 cm vpravo a vlevo od OZ. Referenční elektroda byla umístěna na ušním lalůčku.
Prezentovány jsou vždy výsledné hodnoty latencí a amplitud ze svodu s maximální amplitudou reakce. Všechny typy stimulací byly snímány monokulárně. Vyšetřované jsme po dobu snímání monitorovali
infračervenou kamerou pro kontrolu stálé zrakové fixace středu stimulační plochy.Při vyšetření pacientů reverzační stimulací (R-VEPs) nedochází k významným změnám latencí v souvislosti s věkem pacienta. Byla použita velikost čtverců 40’ (R40), v případě potřeby byly použity i menší velikosti čtverců 20‘ (R20) a 10” (R10). Norma byla vytvořena vyšetřením 70 zdravých dobrovolníků. Horní limit latencí vlny P100 (průměr + 2,5 SD) pro R40 je 125 ms do 39 let a 126 ms nad 39 let, pro R20 je limit 131 ms do 31 let, 132 ms v rozmezí 32–51 let a 133 ms nad 51 let a pro R10 je to 143 ms do 23 let, 144 ms v rozmezí 24–43 let a 145 ms nad 43 let [13].
Reakce na začátek pohybu struktury v zorném poli (M-VEPs) však vykazuje mnohem větší závislost latencí na věku vyšetřované osoby. U latencí vrcholu N160 dochází nejprve ke zkracování, které trvá do 18 let. Od 19 let pozorujeme jejich systematické signifikantní prodlužování. S pomocí lineárních regresních rovnic byly vytvořeny věkové normy z M-VEPs 70 zdravých osob v rozmezí 6–60 let [13].
Norma naší laboratoře pro interokulární rozdíly latencí činí maximálně 6,5 ms u reverzační stimulace a 20 ms u stimulace pohybem. Norma pro interokulární rozdíl amplitud vlny P100 a N160 (průměr + 2,5 SD) byla také vytvořena vyšetřením 70 zdravých dobrovolníků, nicméně vzhledem k příliš velké interindividuální variabilitě amplitud R-VEPs i M-VEPs nepoužíváme tento limit pro interokulární rozdíl průměrných mezivrcholových amplitud jako striktní diagnostické kritérium ON.
Pro srovnání latencí a amplitud vln P100 a N160 u pacientů s RS a bez této diagnózy bylo použito nepárového Studentova t-testu. Jako hladina statistické významnosti byla zvolena α = 0,05.
Všichni pacienti a zdraví dobrovolníci byli předem plně informováni o účelu a průběhu vyšetření VEPs a zúčastnili se ho dobrovolně. Vyšetření neodporuje Helsinské deklaraci a bylo odsouhlaseno etickou
komisí LF.Výsledky
U 10 pacientů s 1. atakou optické neuritidy prokázalo kompletní neurologické vyšetření včetně MRI a lumbální punkce onemocnění RS a byla zahájena léčba na neurologické klinice. U zbývajících 10 pacientů s 1. atakou zánětu zrakového nervu nebyla RS ani později během 36–135 měsíců sledování prokázána. Pacienti s 1. atakou optické neuritidy s diagnostikovanou RS (9 mělo monokulární afekci a 1 binokulární) vykazovali (obr. 1, tab. 2 a 3, graf 1):
- Patologické R-VEPs u 10 pacientů: Všichni nemocní s jednostranným postižením měli menší amplitudu P100 na postiženém oku a prodlouženou latenci (v 7 případech při velikosti čtverců 40’, u 2 pacientů až při použití 20’). Pacient s oboustrannou neuritidou měl na reverzační stimulaci zcela nezřetelné reakce na obou očích. Prodlouženou latenci P100 na oku bez klinických symptomů neuritidy mělo 6 pacientů.
- Patologické M-VEPs u 8 pacientů: Nemocní s jednostranným postižením měli prodloužené latence při translačním pohybu v 7 případech (5 pacientů na postiženém oku, 2 na oku bez neuritidy), při použití radiálního pohybu v 5 případech (4 pacienti na oku s neuritidou, 1 oboustranně). Pacient s oboustrannou neuritidou měl při použití M-VEPs zcela nezřetelné reakce na obou očích při použití radiálního pohybu, ale reakce na translační pohyb byla přítomna a měla jednostranně prodlouženou latenci. Menší amplitudu N160 na postiženém oku měli pacienti v 9 případech při použití radiálního pohybu a u 5 pacientů při translačním pohybu.
Image 1. Příklady nálezů monokulárních VEPs u souboru 20 pacientů vyšetřených během 1. ataky ON. 75 % pacientů mělo prodloužené latence při stimulaci R-VEPs i M-VEPs (1.), 15 % pacientů vykázalo postižení omezené pouze na R-VEPs (2.) a u 10 % pacientů jsme zaznamenali již jen prodloužení latencí při stimulaci pohybem (3.). Latence převyšující limit = průměr + 2,5 SD jsou označeny zeleným pozadím. 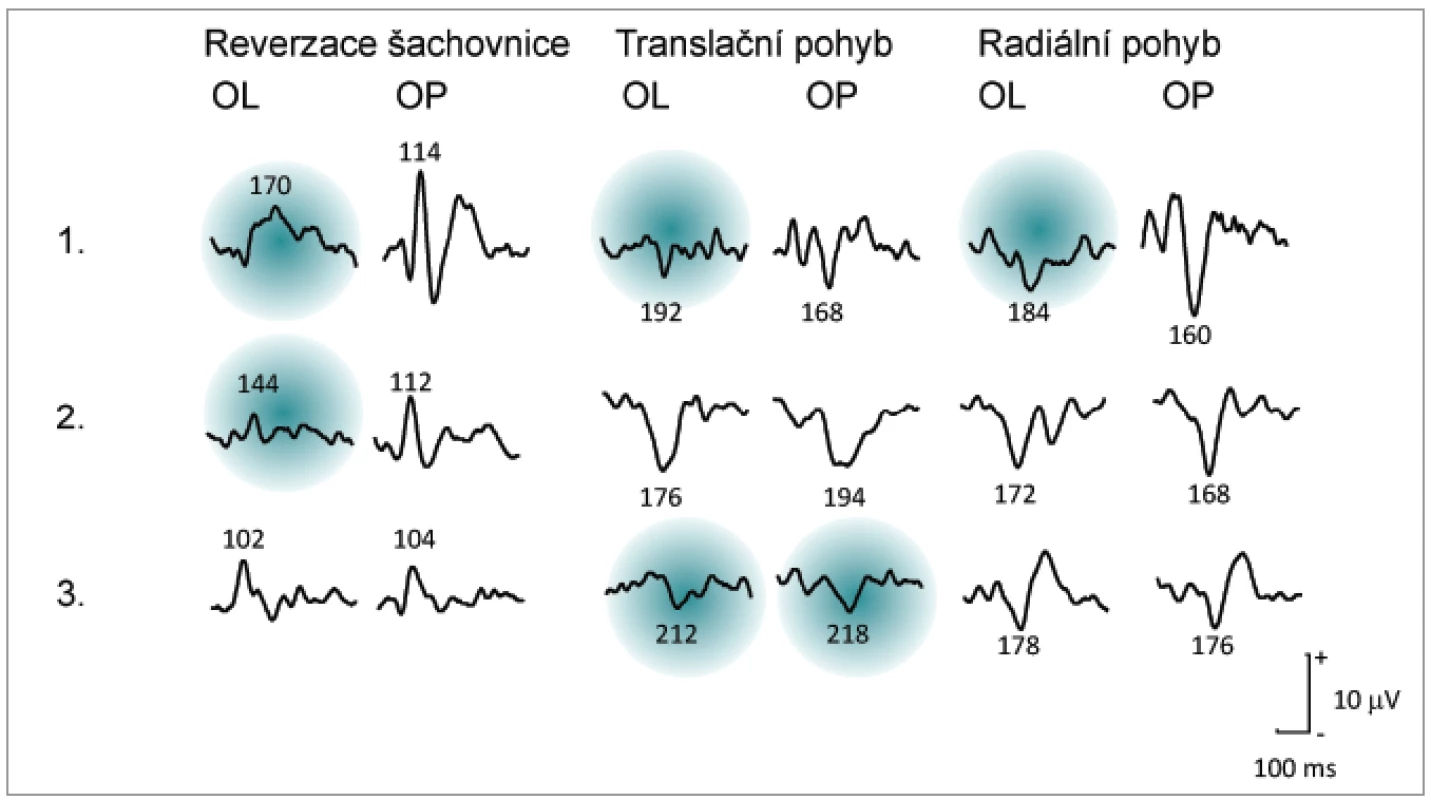
Table 2. Latence VEPs na postiženém (ON) a druhém oku u pacientů s RS (1–10) a bez RS (11–20). 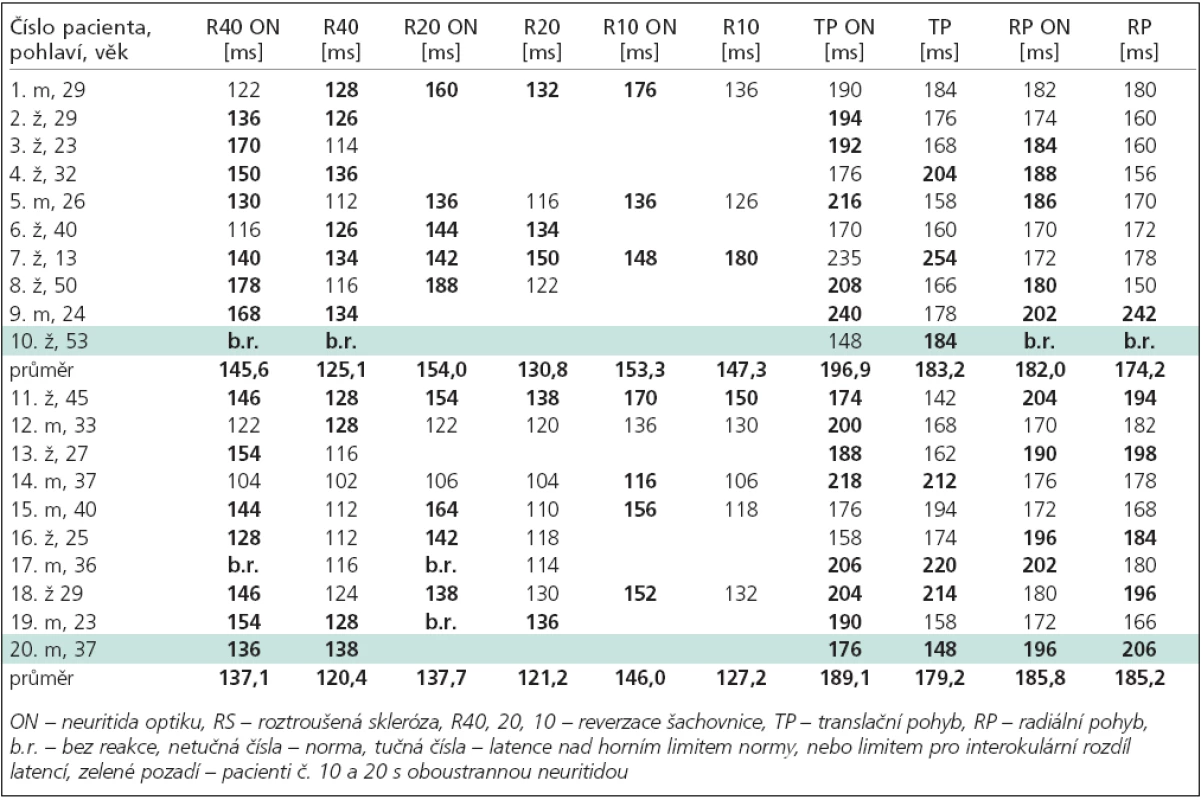
Table 3. Amplitudy VEPs na postiženém (ON) a druhém oku u pacientů s RS (1–10) a bez RS (11–20). 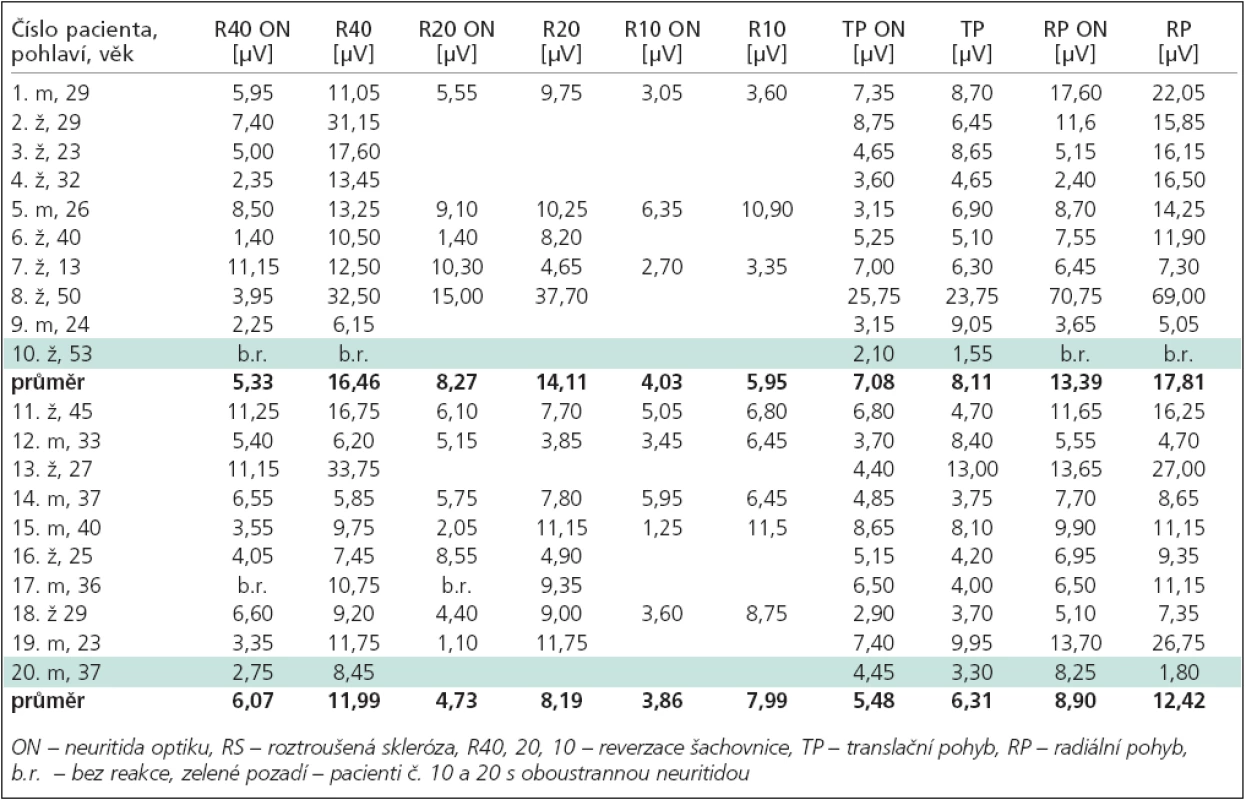
Graph 1. Procentuální vyjádření patologických nálezů R-VEPs a M-VEPs u 10 pacientů s ON a RS, 10 pacientů s ON bez známek RS a 20 pacientů z předchozí studie s RS bez symptomů ON. 
Pacienti s 1. atakou zánětu zrakového nervu bez známek RS během 36–135 měsíců (9 s monokulární afekcí a 1 binokulární) vykazovali (obr. 1, tab. 2 a 3, graf 1):
- Patologické R-VEPs u 8 pacientů: 6 nemocných s jednostrannou lézí mělo menší amplitudu P100 a současně prodlouženou latenci na postiženém oku, 1 pacient s jednostrannou neuritidou vykázal zcela nezřetelnou reakci na oku s ON. Oboustranné prodloužení latencí P100 i na oku bez neuritidy měli 2 pacienti. Pacient s oboustrannou neuritidou měl při použití R-VEPs oboustranně prodloužené latence. Zbývající 2 pacienti s jednostrannou neuritidou neměli zřetelně patologický nález R-VEPs, neboť typický nález pro ON vychází z poklesu amplitudy R-VEPs na postiženém oku, který je doprovázen prodloužením latence vlny P100:
- a) první – menší amplitudu na postiženém oku s normální latencí při R40, 20, 10 a prodlouženou latenci na druhém oku pouze při R40 (VEPs snímány za 30 dnů od vzniku obtíží),
- b) druhý – pouze interokulární rozdíl latencí při použití velikosti čtverců R10, ale oboustranně normální nález při použití R40, R20 (VEPs snímány po 12 dnech od začátku neuritidy).
- Patologické M-VEPs byly u 9 pacientů: nemocní s jednostranným postižením měli prodloužené latence při translačním pohybu v 7 případech (všichni na postiženém oku, 3 z nich oboustranně),při použití radiálního pohybu v 5 případech (3 pacienti oboustranně, 2 jednostranně, z toho 1 pouze na nepostiženém oku). Pacient s oboustrannou neuritidou měl při použití M-VEPs oboustranně prodloužené latence při radiálním pohybu a velký interokulární rozdíl latencí při translačním pohybu. Pacienti s jednostrannou neuritidou měli menší amplitudu N160 na postiženém oku v 8 případech při stimulaci radiálním pohybem a ve 4 případech při stimulaci translačním pohybem. Mezi hodnotami latencí a amplitud R-VEPs i M-VEPs u pacientů s RS a bez RS nebyl zjištěn statisticky významný rozdíl.
Diskuse
Vyšetření VEPs je indikováno u všech pacientů s podezřením na ON. Po potvrzení diagnózy zánětu zrakového nervu následuje kompletní neurologické vyšetření, včetně magnetické rezonance mozku a míchy (MRI) a vyšetření likvoru s cílem co nejčasněji diagnostikovat RS. V předešlé práci naší laboratoře [14], zabývající se srovnáním nálezů VEPs u 50 pacientů s ON při RS a bez této diagnózy, byl nalezen rozdíl v počtu patologických nálezů M-VEPs, kde prodloužené latence mělo 28,6 % pacientů s neuritidou bez RS, oproti 68,2 % u neuritidy s RS. Tento nález nastínil možnost přispět pomocí VEPs ke stanovení možného rizika vzniku RS po izolované atace optické neuritidy. V našem novém, menším souboru (n = 20) se tento rozdíl nezopakoval, neboť prodloužené latence M-VEPs měli pacienti s neuritidou bez RS v 90 % případů a s RS v 80 %. Jednou z hlavních příčin, kromě velikosti souboru, může být zavedení věkových norem v naší laboratoři, neboť pacienti s neuritidou jsou mladšího věku (32,5 ± 9,7) a normy pro nižší věk jsou přísnější než v minulosti, kdy jsme používali 1 hodnotu pro všechny věkové kategorie [13]. Zavedení další pohybové stimulace oproti předešlé studii – radiální pohyb, zvýšilo senzitivitu M-VEPs poměrně málo, neboť prodloužené latence při použití stimulace translačním pohybem mělo 80 % pacientů v souboru, při radiálním pohybu 60 % nemocných a izolované postižení radiálního pohybu jsme zaznamenali pouze u 1 pacienta. Naše dosavadní výsledky M-VEPs ukazují [15], že radiální pohyb je nejefektivnější způsob zrakové stimulace pohybem. Může to souviset s jeho biologickým významem, protože s tímto druhem pohybu (ve smyslu tzv. „optic flow“) se člověk v životě setkává nejběžněji. Naše předchozí i nyní předkládané nálezy M-VEPs při stimulaci radiálním pohybem u pacientů s postižením zrakové dráhy naznačují, že tyto VEPs jsou obvykle více rezistentní k postižení (viz hodnoty latencí v tab. 2) nebo se jejich postižení upravuje rychleji.
Odhadnout riziko vzniku RS u pacientů s 1. atakou ON pomocí VEPs tak bohužel není možné, nicméně, pokud pacient při jednostranné afekci vykazuje prodloužené latence R-VEPs i na oku bez neuritidy, je toto riziko větší (v našem souboru 67 % případů). Pacienti s ON a RS vykázali tuto patologii v 6 případech z 9, zatímco pacienti bez RS pouze u 2 pacientů z 9. V tomto směru se nález téměř neliší od předešlé studie naší laboratoře, kde pacienti s monokulární neuritidou a RS měli oboustranné postižení R-VEPs v 59,1 % případů a pacienti s ON bez RS ani jednou [14]. Bilaterální prodloužení latencí translačního pohybu při jednostranné ON jsme u pacientů s RS nezaznamenali ani v 1 případě, u radiálního pohybu v 1 případě.
Senzitivita vyšetření VEPs při diagnostice optické neuritidy byla díky použití různých velikostí čtverců R-VEPs v našem souboru 90 %, na rozdíl od běžně publikovaných 70–80 % [16].
V případě pozitivního nálezu VEPs u pacientů s ON je vždy indikováno vyšetření magnetickou rezonancí (MRI), které je cenným prediktorem vzniku klinicky definované RS.
MRI se při diagnostice zánětu zrakového nervu obvykle nepoužívá. Pouze v atypických případech, kde je potřeba detailněji prozkoumat oblast orbity v rámci diferenciální diagnostiky [17,18]. Riziko pozdějšího vývoje klinicky definované RS po atace zánětu zrakového nervu koreluje s nálezem demyelinizačních lézí v bílé hmotě při vyšetření MRI podle Optic Neuritis Treatment Trial (ONTT) u pacientů s 2 a více lézemi o velikosti 3 mm. Podle ONTT bylo 5leté riziko vzniku RS 16 % při normální MRI v porovnání s 37 % u 1–2 lézí a 51 % u 3 a více lézí při vyšetření MRI [19]. Další charakteristiky zvyšující pravděpodobnost pozdějšího vývoje RS jsou: mladší věk (15–50 let), častěji ženy, kavkazská rasa, přičemž 57 % vzniklých RS bývá do 3,5 roku od prodělané neuritidy [20].
Po potvrzení diagnózy neuritidy pomocí VEPs následuje ještě vyšetření likvoru. V rámci ONTT byla prokázána pleocytóza u 36 % pacientů, zvýšený bazický myelinový protein u 18 % pacientů, zvýšená intratekální syntéza IgG u 43 % a přítomnost oligoklonálních proužků v 50 % případů. Pouze přítomnost oligoklonálních proužků korelovala s pozdějším vznikem RS [21].
Podle ONTT se zraková ostrost začíná upravovat během 3 týdnů u 79 % a během 5 týdnů u 93 % pacientů [22]. To může být důvodem, proč jsme u 2 pacientů s neuritidou nalezli už jen velmi diskrétní nález při vyšetření R-VEPs, v 1. případě po 30 dnech od vzniku obtíží a v 2. případě po 12 dnech od začátku příznaků. U obou pacientů však bylo přítomno prodloužení latencí M-VEPs. Tento nález je v rozporu s výsledky studie zabývající se vyšetřením zorného pole u pacientů s neuritidou (n = 488), která prokázala, že 80 % patologických nálezů v periferii (při použití Goldmannova perimetru) se znormalizovalo během 1 měsíce, zatímco centrální postižení (při použití statického perimetru Humphrey) přetrvávalo déle a k normě se vrátilo přibližně po 5 měsících u 70 % pacientů [23].
Zánět zrakového nervu má tendenci se opakovat, buď na stejném nebo druhém oku, podle ONTT mělo 28 % pacientů opakovaně ataku během 5 let a 35 % během 10 let. Opakování je častější u pacientů, kde se nakonec vyvine RS, jak tomu bylo u pacientky v našem souboru (obr. 2), i když opakující se neuritidy samotné nestačí ke stanovení definitivní diagnózy [24].
Image 2. Ukázka nálezů VEPs u pacientky s opakovanou ON u níž byla diagnostikována RS. Latence převyšující limit = průměr +2,5 SD jsou označeny zeleným pozadím. 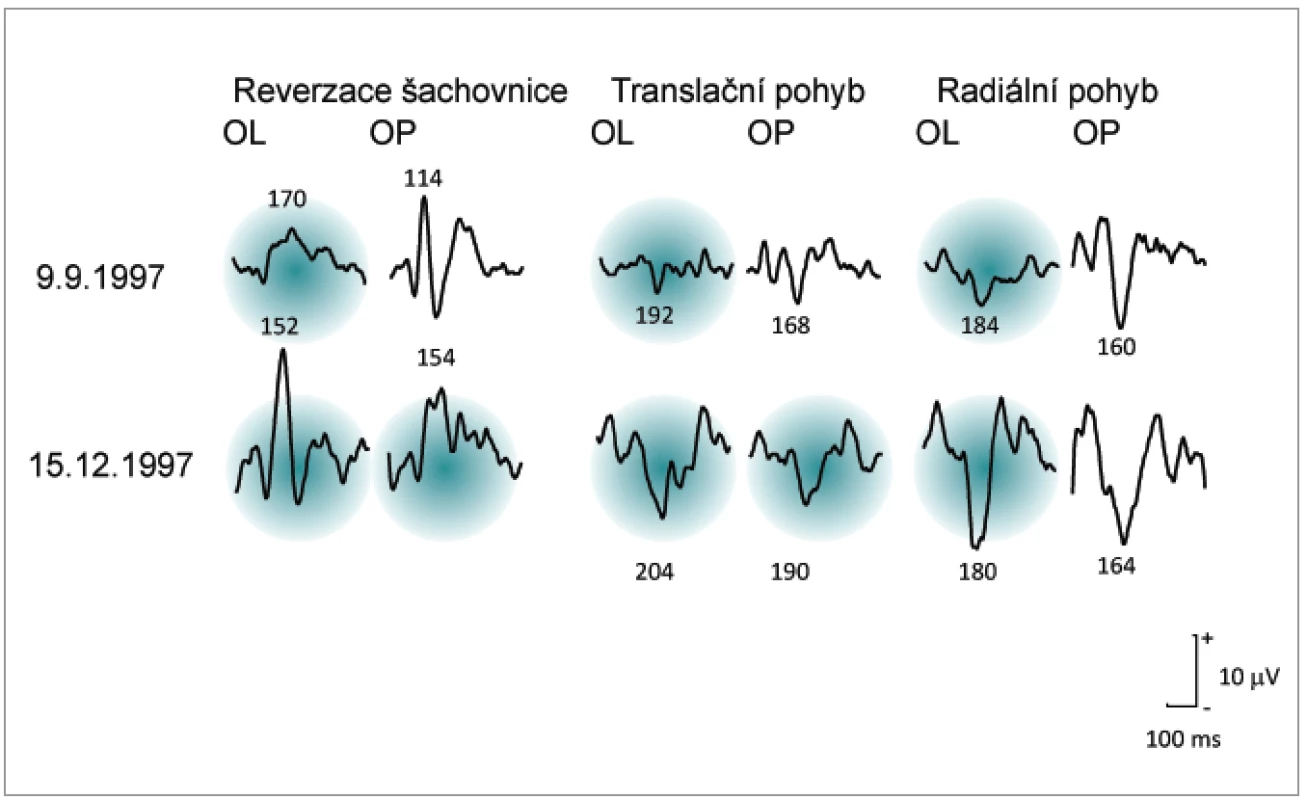
V naší předešlé práci [25] zabývající se testováním VEPs u 39 pacientů s RS mělo 27 (69 %) nemocných patologický nález VEPs. Pouze 7 ze zmíněných 27 pacientů bylo vyšetřeno při současně probíhající akutní optické neuritidě. Zbývajících 20 pacientů bez klinických symptomů ON vykazovalo prodloužené latence R-VEPs u 18 a M-VEPs u 10 nemocných (graf 1).
Závěr
- Zánět zrakového nervu při RS i bez ní postihuje kromě parvocelulárního také magnocelulární systém zrakové dráhy, přičemž prodloužené latence M-VEPs mohou přetrvávat i po návratu R-VEPs k normě.
- U pacientů s jednostrannou neuritidou v důsledku RS pozorujeme častěji oboustranné prodloužení latencí R-VEPs než u pacientů bez známek RS.
Zdroje podpory: Tato práce vznikla s podporou IGA MZ – grant NR 8421-4/2005 a MŠMT ČR – VZ 0021620816.
Poděkování: Výsledky prezentované v této práci vznikly v Elektrofyziologické laboratoři Ústavu patologické fyziologie Lékařské fakulty UK v Hradci Králové díky technickému zabezpečení, na kterém se podíleli Ing. František Vít a Ladislava Kolková.
MUDr. Jana Szanyi, Ph.D.
Ústav patologické fyziologie LF UK
Šimkova 870
500 38 Hradec Králové
e-mail: szanyi@lfhk.cuni.cz
Přijato k recenzi: 18. 2. 2008
Přijato do tisku: 18. 3. 2008
Sources
1. Arnold AC. Optic neuritis. Saudi J Ophthalmol 2002; 16 : 207–218.
2. Jacobs DA, Galetta SL. Multiple sclerosis and the visual system. Ophthalmol Clin North Am 2004; 17(3): 265–273.
3. Frohman EM, Frohman TC, Zee DS. The neuro-ophthalmology of multiple sclerosis. Lancet Neurol 2005; 4(2): 111–121.
4. Foroozan R, Buono LM, Savino PJ, Sergott RC. Acute demyelinating optic neuritis. Curr Opin Ophthalmol 2002; 13(6): 375–380.
5. Chen L, Lynn KG. Ocular manifestation of multiple sclerosis. Curr Opin Ophthalmol 2005; 16(5): 315–320.
6. Keltner JL, Johnson CA, Spurr JO, Beck RW. Baseline visual field profile of optic neuritis: the experience of the Optic Neuritis Treatment Trial. Optic Neuritis Study Group. Arch Ophthalmol 1993; 111(2): 231–234.
7. Keltner JL, Johnson CA, Spurr JO, Beck RW. Visual field profile of optic neuritis: one-year follow-up in the Optic Neuritis Treatment Trial. Arch Ophthalmol 1994; 112(7): 946–953.
8. Jirásková N, Rozsíval P, Taláb R. Záněty zrakového nervu – výsledky retrospektivní klinické studie. Cesk Slov Neurol N 2006; 69/102(6): 452–456.
9. Hradílek P, Vlček F, Zapletalová O, Školoudík D. Vyšetření vizuálních evokovaných potenciálů a sonografické vyhodnocení orbitální hemodynamiky u akutní unilaterální optické neuritidy. Cesk Slov Neurol N 2007; 70/103(1): 78–83.
10. Kuba M, Kubová Z. Visual evoked potentials specific for motion-onset. Doc Ophthalmol 1992; 80(1): 83–89.
11. Kubová Z, Kuba M, Spekreijse H, Blakemore C. Contrast dependence of motiononset and pattern-reversal evoked potentials. Vision Res 1995; 35(2): 197–205.
12. Bach M, Ullrich D. Motion adaptation governs the shape of motion-evoked cortical potentials. Vision Res 1994; 34(12): 1541–1547.
13. Langrová J, Kuba M, Kremláček J, Kubová Z, Vít F. Motion-onset VEPs reflect long maturation and early aging of visual motion-processing system.Vision Res 2006; 46(4): 536–544.
14. Kubová Z, Kuba M. Motion-onset VEPs Improve the Diagnostics of Multiple Sclerosis and Optic Neuritis. Sbor Ved Pr LF UK Hradec Králové 1995; 38(2): 89–93.
15. Kremláček J, Kuba M, Kubová Z, Chlubnová J. Motion-onset VEPs to translating, radial, rotating and spiral stimuli. Doc Ophthalmol 2004; 109(2): 169–175.
16. Frederiksen JL, Petera J. Serial visual evoked potentials in 90 untreated patients with acute optic neuritis. Surv Ophthalmol 1999; 44(1): 54–62.
17. Dunker S, Wiegand W. Prognostic value of magnetic resonance imaging in monosymptomatic optic neuritis. Ophthalmology 1996; 103(11): 1768–1773.
18. Kupersmith MJ, Alban T, Zeiffer B, Lefton D. Contrast-enhanced MRI in acute optic neuritis: relationship to visual performance. Brain 2002; 125(Pt 4): 812–822.
19. Optic Neuritis Study Group. The 5-year risk of MS after optic neuritis. Experience of the Optic Neuritis Treatment Trial. Neurology 1997; 49(5): 1404–1413.
20. Arnold AC. Evolving management of optic neuritis and multiple sclerosis. Am J Ophthalmol 2005; 139(6): 1101–1108.
21. Rolak LA, Beck RW, Paty DW, Tourtellotte WW, Whitaker JN, Rudick RA. Cerebrospinal fluid in acute optic neuritis: experience of the Optic Neuritis Treatment Trial. Neurology 1996; 46(2): 368–372.
22. Beck RW, Cleary PA, Backlund JC. The course of recovery after optic neuritis. The experience of the Optic Neuritis Treatment Trial. Ophthalmology 1994; 101(11): 1771–1778.
23. Keltner JL, Johnson CA, Spurr JO, Beck RW. Comparison of central and peripheral visual field properties in the Optic Neuritis Treatment Trial. Am J Ophthalmol 1999; 128(5): 543–553.
24. Beck RW, Gal RL, Bhatti MT. Visual function more than 10 years after optic neuritis: experience of the Optic Neuritis Treatment Trial. Am J Ophthalmol 2004; 137(1): 77–83.
25. Szanyi J, Kuba M, Kremláček J, Taláb R, Žižka J. Porovnání výsledků vyšetření zrakových evokovaných potenciálů a magnetické rezonance u pacientů s roztroušenou sklerózou. Cesk Slov Neurol N 2003; 66/99(4): 258–262.
26. Electrophysiological Laboratory [online]. Last revision 23th April 2008. Dostupné z: < http://www.lfhk.cuni.cz/ELF/elf_main.html>.
Labels
Paediatric neurology Neurosurgery Neurology
Article was published inCzech and Slovak Neurology and Neurosurgery

2008 Issue 3-
All articles in this issue
- Přínos vyšetření čichu v časné diagnostice demencí neurodegenerativní etiologie
- Analýza pulzové vlny v objektivizaci bolesti – předběžné sdělení
- Kvalita života u pacientů po subarchnoidálním krvácení – roční katamnéza
- Retrospektivní analýza nálezů zrakových evokovaných potenciálů při akutním zánětu zrakového nervu
- Laboratorní ukazatele neurodegenerace v likvoru a míra motorického postižení u Parkinsonovy nemoci: korelační studie
- Doporučený postup sekundární prevence recidivy po akutní cévní mozkové příhodě: mozkovém infarktu/tranzitorní ischemické atace a hemoragické cévní mozkové příhodě
- Degenerace krční meziobratlové ploténky – indikace a možnosti chirurgické léčby
- Depersonalizace a derealizace – současné nálezy
- Sexuální dysfunkce u žen s epilepsií a jejich příčiny
- Pohybové aktivity pacientů trpících dědičnou polyneuropatií
- Asociace vybraných rizikových faktorů s tíží aterosklerotického postižení v karotické bifurkaci
- Funkce pravé komory srdeční a výskyt plicní hypertenze u pacientů se syndromem obstrukční spánkové apnoe
- Tau-protein, fosforylovaný tau-protein a beta-amyloid42 v likvoru u demencí a roztroušené sklerózy
- Migréna v těhotenství
- Sporadický „guamský parkinsonský komplex“ nebo koincidence více neurodegenerativních onmocnění?
- Použití DTI traktografie v neuronavigaci při operacích mozkových nádorů: kazuistiky
- Management ischemické cévní mozkové příhody a tranzitorní ischemické ataky – doporučení European Stroke Organisation (ESO) 2008 – zestručněná česká verze
- Czech and Slovak Neurology and Neurosurgery
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Depersonalizace a derealizace – současné nálezy
- Degenerace krční meziobratlové ploténky – indikace a možnosti chirurgické léčby
- Migréna v těhotenství
- Pohybové aktivity pacientů trpících dědičnou polyneuropatií
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

