-
Medical journals
- Career
Je laparoskopická kolorektální chirurgie bezpečná i u starších pacientů?
Authors: M. Kasalický 1,2; L. Martínek 3; I. Penka 4
Authors‘ workplace: Chirurgická klinika 2. LF Univerzity Karlovy a ÚVN, Praha 1; Fakulta zdravotníctva a sociálnej práce, Trnavská univerzita 2; Chirurgická klinika 2. LF Univerzity Karlovy a FN v Motole 3; Chirurgická klinika FN Ostrava 4
Published in: Rozhl. Chir., 2018, roč. 97, č. 1, s. 21-26.
Category: Original articles
Overview
Úvod:
Stárnutí je celoživotní biologický proces, který je neodvratný a na jehož konci je stáří. Na konci roku 2016 žily v České republice téměř dva miliony občanů starších 65 let, což představuje 18,8 % populace. Dnes není výjimkou, že jsou operováni pacienti starší 80 let. V indikovaných případech přináší laparoskopická metoda v kolorektální chirurgii výhody i geriatrickým pacientům. Cílem práce bylo zjistit, zda je laparoskopická kolorektální chirurgie bezpečnou metodou i u geriatrických pacientů.Metoda:
Retrospektivně byla analyzována data 1175 pacientů, kteří v období 2010−2016 podstoupili elektivní resekční výkon laparoskopickou nebo otevřenou technikou v oblasti tlustého střeva nebo konečníku. Sledovaná data zahrnovala základní charakteristiky operovaných pacientů, data související s operační diagnózou, operačním výkonem a pooperační průběh s hodnocením vzniklých komplikací. Pooperační komplikace byly hodnoceny podle klasifikace Clavien-Dindo. Relativní četnost pooperačních komplikací byla analyzována podle věku pacientů (<75 let, ≥75 let) ve vztahu k operační technice (laparoskopická, otevřená).Výsledky:
Ve skupině laparoskopicky operovaných pacientů ve věku 75 let a starších byl signifikantně delší operační čas. Incidence pooperačních komplikací, morbidita i letalita byly vyšší ve skupině pacientů operovaných laparotomicky. Vzestup morbidity u této skupiny z 34 % na 44 % dosáhl statistické významnosti (p=0,046). Trend vzestupu mortality s věkem u laparotomicky operovaných pacientů statisticky významný nebyl. V laparoskopicky operované skupině se s věkem morbidita zvyšovala jen minimálně (z 32 % na 36 %) a letalita kopírovala situaci u laparotomických výkonů. Nižší incidence pooperačních komplikací u laparoskopicky provedených výkonů zejména u pacientů věku 75 let a starších se projevila v signifikantním zkrácení doby hospitalizace. Z pohledu závažnosti pooperačních komplikací u starších pacientů operovaných laparoskopicky byla potvrzena signifikantně nižší incidence méně závažných komplikací (Clavien-Dindo I–II).Závěr:
Prodlužující se délka života („aging“) s sebou přináší mimo jiné i zvyšování počtu geriatrických pacientů s onemocněním v oblasti kolorekta, především zvýšením incidence komplikující se divertikulární choroby a kolorektálního karcinomu. Z faktů, uvedených v článku, vyplývá, že u geriatrických pacientů je laparoskopie i v oblasti kolorektální chirurgie stejně bezpečná a efektivní jako metoda laparotomická. Navíc po laparoskopické operaci mají nemocní menší bolesti, dochází ke zrychlení obnovení činnosti zažívacího traktu, zrychlení rekonvalescence a tím snížení výskytu možných komplikací, jako jsou například rané infekce.Klíčová slova:
stáří − geriatrický pacient − laparoskopie − kolorektální chirurgieÚVOD
V průběhu posledního století se délka života v západních zemích prodloužila o několik desetiletí. V roce 1920 se muži měli šanci dožít 47 a ženy necelých 50 let. V Československu za první republiky do roku 1938 se naděje dožití u mužů prodloužila na 56,5 roku a u žen na 60,8 roku. V roce 1968 průměrná délka života mužů dosáhla 67,1 roku a žen 73,4 roku a v roce 1989 dosáhla u mužů 68,1 roku a u žen 75,4 roku. V současnosti se lidé v České republice dožívají stále vyššího průměrného věku. Za posledních 15 let se průměrný věk mužů prodloužil o 4,2 roku, průměrný věk žen o 3,4 roku. Ženy se v průměru dožívají téměř 82 let a muži téměř 76 let. Plyne to z ročenky za rok 2015, kterou zveřejnil Český statistický úřad (ČSÚ) [1].
Stárnutí je celoživotní biologický proces, který je neodvratný a na jehož konci je stáří. Stáří jako etapa lidského života je nejčastěji determinováno na základě vývojové psychologie. Obvykle se v odborné literatuře setkáváme s následujícím dělením stáří: rané stáří − 60 až 74 let; pravé stáří − 75 až 89 let a dlouhověkost – 90 a více let [2−5]. Je však nutné poznamenat, že mnozí autoři, ve shodě s dokumenty WHO (World Health Organisation], o stáří zpravidla hovoří až od věku 65 let. V tomto kontextu je třeba zmínit, že ke konci roku 2016 žily v České republice téměř dva miliony občanů starších 65 let, což představuje 18,8 % populace [6].
Prodlužování délky života s sebou logicky nese i vzrůstající prevalenci benigních nebo maligních onemocnění, která vyžadují chirurgickou intervenci. Dnes není překvapením, že jsou operováni pacienti starší 80 nebo 90 let. Kolorektální chirurgie není výjimkou, vzhledem k faktu, že prevalence kolorektálního karcinomu nebo divertikulární choroby u geriatrických pacientů má stále stoupající tendenci. Bohužel u většiny těchto pacientů jsou mimo základního onemocnění přítomny další závažné komorbidity, jako jsou například kardiovaskulární, plicní, ledvinná onemocnění, zhoršení mobility, obezita a další, které v součtu zvyšují riziko vlastní operace s možnou vyšší pooperační morbiditou a letalitou [7–9]. Biologická rezerva u geriatrických pacientů bývá často hraniční a v případě komplikace je nad síly nemocných nastalou situaci zvládnout.
Laparoskopická metoda je dnes v geriatrické chirurgii používána zcela běžně, například u operací hiátových kýl, adrenalektomií nebo cholecystektomií. V tomto případě je laparoskopie považována za „gold standard“ metodu, tak jako u mladších nemocných [10,11]. V případě kolorektální chirurgie tomu zatím tak není. Z publikovaných studií vyplynulo, že v případě složitějšího resekčního výkonu, může být operační čas laparoskopické metody delší oproti metodě laparotomické. Proto u geriatrických pacientů může být někdy obtížná rozvaha, kdy indikovat nemocného pro laparoskopickou a kdy pro laparotomickou operační metodu.
Autoři ve svém článku retrospektivně analyzují soubor 1175 pacientů, u kterých byl v období 2010−2016 proveden elektivně resekční výkon v kolorektální oblasti laparoskopicky nebo laparotomicky se zvláštním zaměřením na efekt miniinvazivní metody u geriatrických pacientů starších 75 let.
METODA
Retrospektivně byla analyzována data 1175 pacientů, kteří v období 2010−2016 ve Fakultní nemocnici v Motole v Praze, ve Fakultní nemocnici Ostrava a v Ústřední vojenské nemocnici v Praze podstoupili elektivní resekční výkon laparoskopickou nebo otevřenou technikou v oblasti tlustého střeva nebo konečníku. Pacienti s diagnostickou laparoskopií a následnou operací otevřenou technikou byli zahrnuti do souboru otevřeně operovaných. Do skupiny laparoskopicky operovaných byli začleněni pacienti operovaní laparoskopicky, laparoskopicky asistovaně nebo manuálně asistovanou laparoskopickou technikou a také pacienti, u kterých se nepodařilo výkon laparoskopicky dokončit a operaci bylo nutné konvertovat („intention to treat“).
Sledovaná data zahrnovala základní charakteristiky operovaných pacientů, data související s operační diagnózou, operačním výkonem a pooperačním průběhem s hodnocením vzniklých komplikací. Pooperační komplikace byly hodnoceny podle klasifikace Clavien-Dindo [13] jako lehké (Clavien-Dindo III) nebo závažné (Clavien-Dindo III−V). Relativní četnost pooperačních komplikací byla analyzována podle věku pacientů (<75 let, ≥75 let) ve vztahu k operační technice (laparoskopická, otevřená). Pro statistické srovnání spojitých proměnných byl použit Studentův t-test, Mann-Whitney U test a u nespojitých proměnných χ2 testy. P-value menší než 0,05 bylo interpretováno jako statisticky významný výsledek.
VÝSLEDKY
Ze souboru 1175 pacientů bylo na jmenovaných chirurgických pracovištích 525 (45 %) pacientů operováno otevřeně a 650 (55 %) pacientů bylo operováno laparoskopicky. V 56 případech (7 %) bylo nutno laparoskopickou operaci konvertovat. Pacienti ve věku 75 let a více představovali 23 % všech pacientů operovaných otevřeným přístupem a 20 % nemocných operovaných laparoskopicky. Rozdíl v četnosti pacientů 75 let a starších ve skupinách laparoskopicky a otevřeně operovaných nebyl statisticky významný. Relativní četnost konverzí se u starších operovaných nelišila (7 %) proti skupině laparoskopicky operovaných pacientů mladších 75 let. Základní charakteristiky pacientů srovnávaných skupin ukazuje Tab. 1 a 2.
Table 1. Charakteristiky souboru pacientů mladších 75 let Tab. 1: Patient characteristics – patients younger than 75 years 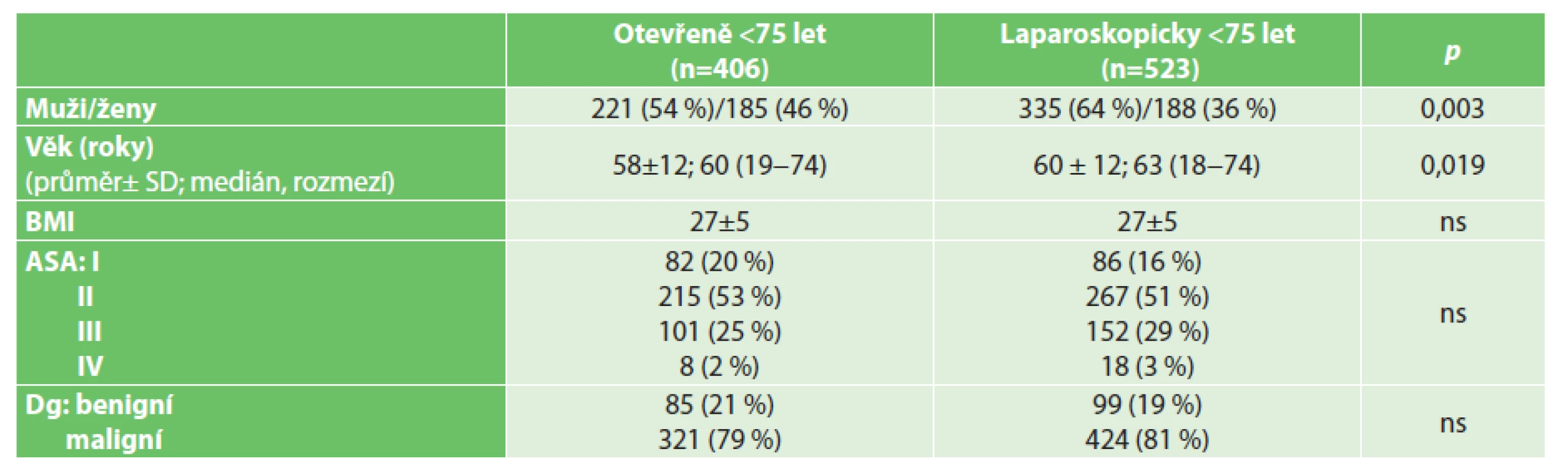
Vysvětlivky: ns – nesignifikantní Table 2. Charakteristiky souboru pacientů ve věku 75 let a starších Tab. 2: Patient characteristics – patients aged 75 years and older 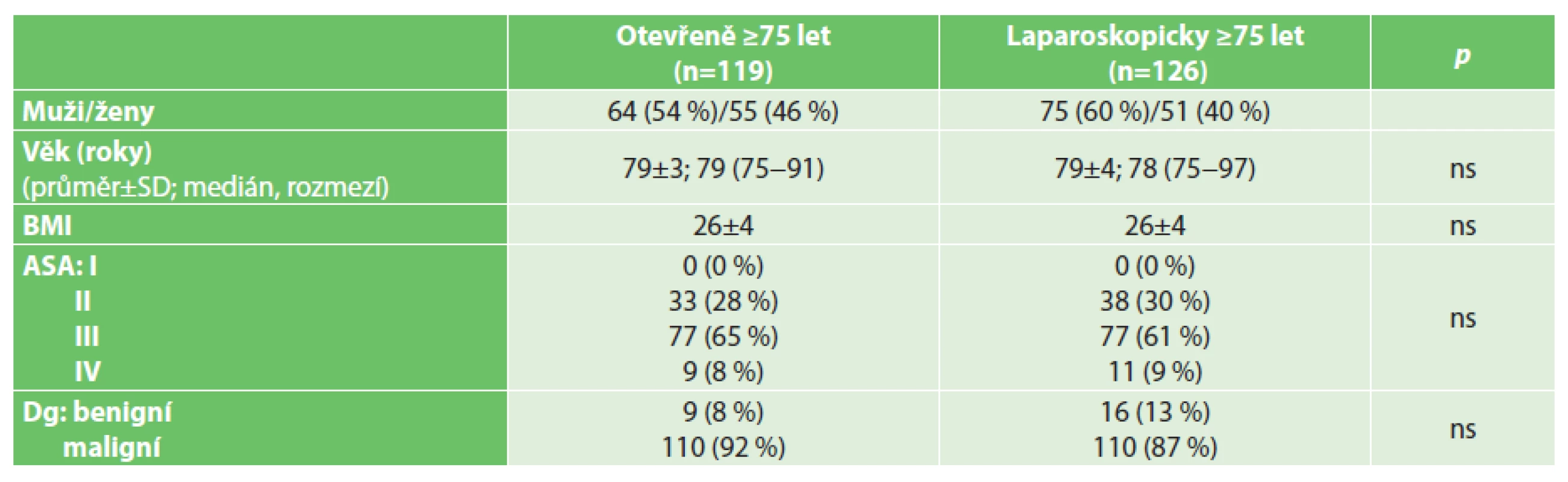
Vysvětlivky: ns – nesignifikantní V souboru laparoskopicky operovaných pacientů mladších 75 let bylo vyšší zastoupení mužů a vyšší byl i věkový průměr. Ve skupině pacientů 75 let věku a starších nebyl ve srovnávaných parametrech rozdíl. Základní operační charakteristiky (lokalizace onemocnění, operační časy) v porovnávaných věkových skupinách jsou uvedeny v Tab. 3 a 4.
Table 3. Operace pacientů mladších 75 let Tab. 3: Operations – patients younger than 75 years 
Vysvětlivky: ns – nesignifikantní Table 4. Operace pacientů ve věku 75 let a starších Tab. 4: Operations – patients aged 75 years and older 
Vysvětlivky: ns – nesignifikantní Ve skupině laparoskopicky operovaných pacientů věku 75 let a starších bylo vyšší zastoupení pacientů operovaných v oblasti rekta a signifikantně delší byly i operační časy. Ve skupině mladších 75 let se operační časy pro srovnávané techniky nelišily. Pooperační průběh v obou věkových skupinách je uveden v Tab. 5 a 6.
Table 5. Pooperační průběh pacientů mladších 75 let Tab. 5: Postoperative course – patients younger than 75 years 
Vysvětlivky: ns – nesignifikantní Table 6. Pooperační průběh pacientů ve věku 75 let a starších Tab. 6: Postoperative course – patients aged 75 years and older 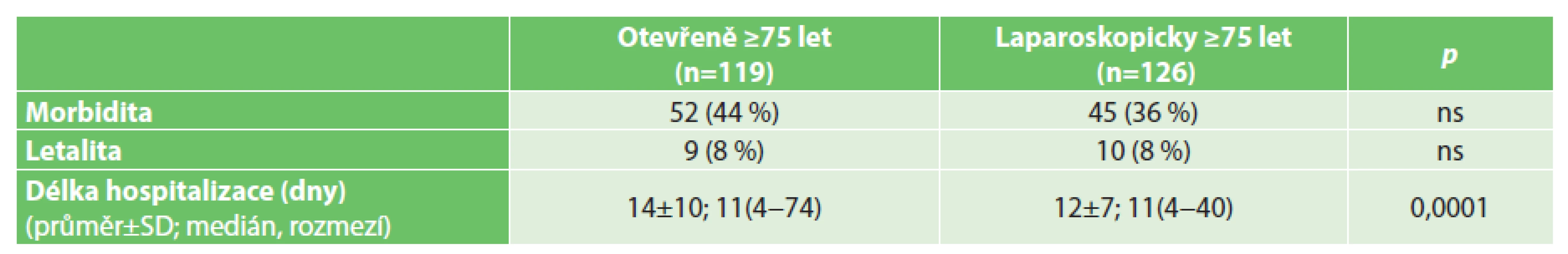
Vysvětlivky: ns – nesignifikantní Incidence pooperačních komplikací, morbidita i letalita narůstají ve skupině otevřeně operovaných s věkem (Tab. 7). Vzestup morbidity u této skupiny z 34 % na 44 % dosáhl statistické významnosti (p=0,046). Trend vzestupu letality s věkem u otevřeně operovaných pacientů statisticky významný nebyl. V laparoskopicky operované skupině se s věkem morbidita zvyšovala jen minimálně (z 32 % na 36 %) a letalita kopírovala situaci u otevřených výkonů (Tab. 8). Nižší incidence pooperačních komplikací (morbidita) u laparoskopicky provedených výkonů u pacientů věku 75 let a starších se projevila v signifikantním zkrácení doby jejich hospitalizace. Zohlednění závažnosti pooperačních komplikací podle klasifikace Clavien-Dindo je uvedeno v Tab. 9 a 10.
Table 7. Pooperační komplikace po otevřených operacích Tab. 7: Postoperative complications after open surgery 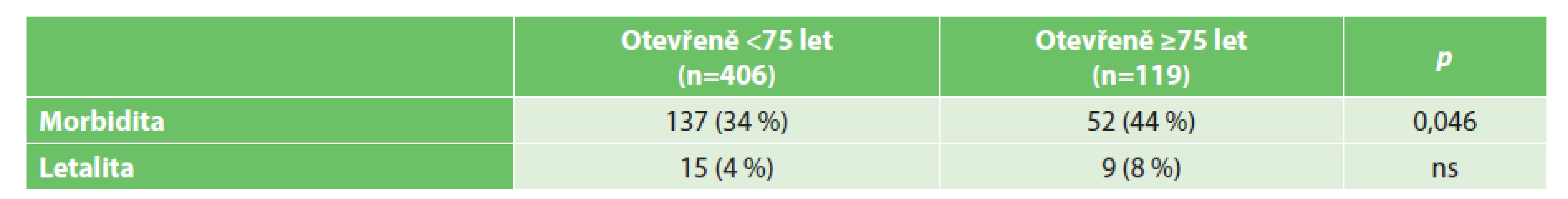
Vysvětlivky: ns – nesignifikantní Table 8. Pooperační komplikace po laparoskopických operacích Tab. 8: Postoperative complications after laparoscopic surgery 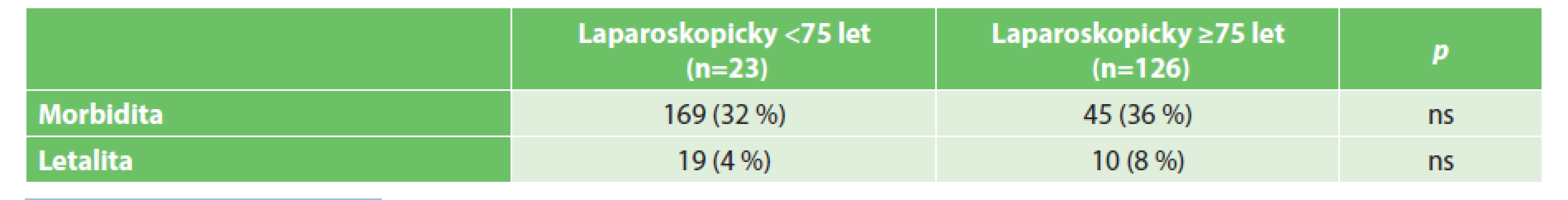
Vysvětlivky: ns – nesignifikantní Table 9. Pooperační komplikace dle klasifikace Clavien-Dindo u pacientů mladších 75 let Tab. 9: Clavien-Dindo classification of complications – patients younger than 75 years 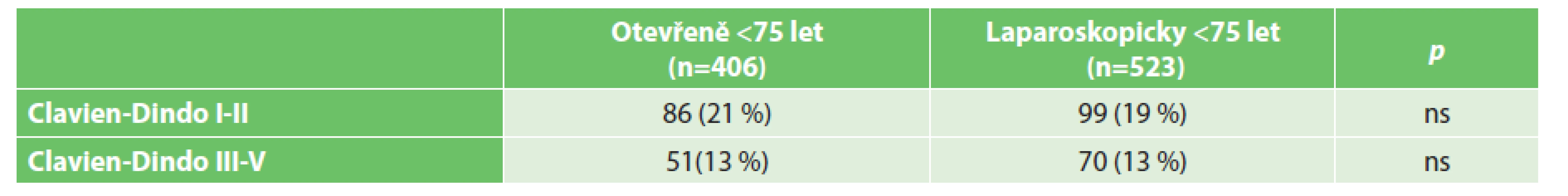
Vysvětlivky: ns – nesignifikantní Table 10. Pooperační komplikace dle klasifikace Clavien-Dindo u pacientů ve věku 75 let a starších Tab. 10: Clavien-Dindo classification of complications – patients aged 75 years and older 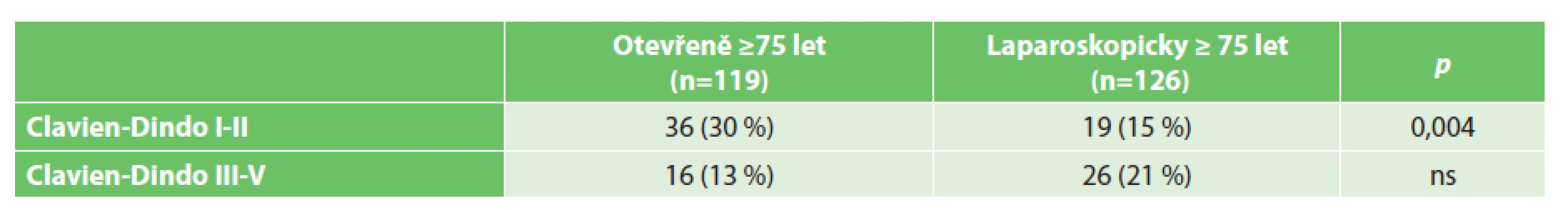
Vysvětlivky: ns – nesignifikantní Z pohledu závažnosti pooperačních komplikací u starších pacientů operovaných laparoskopicky byla potvrzena signifikantně nižší incidence méně závažných komplikací (Clavien-Dindo I−II).
DISKUZE
V roce 1991 Jacobs publikoval svoje první zkušenosti s laparoskopickou kolorektální chirurgií [12]. Od té doby bylo publikováno několik základních kontrolovaných randomizovaných studií, které porovnávaly laparoskopickou miniinvazivní a otevřenou kolorektální chirurgii. Všechny tyto studie skončily se závěrem, že laparoskopická miniinvazivní kolorektální chirurgie je spojena s menší pooperační bolestivostí, rychlejší obnovou činnosti zažívacího traktu, zkrácením hospitalizace a se stejným dlouhodobým výsledkem onkologické radikality, celkovým přežitím a „disease-free“ intervalem v porovnání s klasickou otevřenou kolorektální chirurgií pro kolorektální karcinom [9,13−16].
Prodlužující se věk populace se odráží i ve zdravotní péči, dochází ke geriatrizaci medicíny. Tento stav se úzce dotýká i operačních oborů. Při indikacích seniorů k operaci, ať již k laparoskopické nebo laparotomické, je třeba brát v úvahu základní onemocnění a klinický stav. Je vhodné zvážit a porovnat kalendářní věk s biologickým věkem pacienta.
Na základě prezentovaných údajů v tomto článku lze soudit, že miniinvazivní laparoskopická metoda v oblasti kolorekta je i u seniorů starších 75 let stejně výhodnou, efektivní a bezpečnou metodou jako u mladších pacientů. V našem souboru pacientů s onemocněním v oblasti kolorekta po laparoskopické operaci byl signifikantně nižší výskyt lehčích komplikací (Clavien-Dindo I–II). V ostatních sledovaných parametrech nebyl mezi skupinou pacientů ve věku 75 let a více, operovaných laparoskopicky nebo otevřeně, signifikantní rozdíl.
Stanovení kalendářního stáří je oproti biologickému věku velmi snadné. Kategorizace seniorů podle kalendářního stáří je uvedena v Tab. 11. Oproti tomu nemusí biologický věk, který je pro zvládnutí operační zátěže základním hlediskem, odpovídat věku kalendářnímu. U seniorů je možno se setkat s diskrepancí mezi kalendářním a biologickým věkem oběma směry v intervalu mnoha roků. Oproti kalendářnímu věku je biologické staří určováno mírou involučních změn funkčního stavu a kondice organismu. Stárnutí je velmi složitý biologicko-dynamický proces a přechod mezi středním a vysokým věkem nelze určit jednoznačnou hranicí. U většiny nemocných pokročilého věku jsou přítomny významné komorbidity, uplatňující se na snížení psychosomatické rezervy. Může se jednat především o chronickou obstrukční plicní chorobu, ischemickou chorobu srdeční, diabetes mellitus, morbidní obezitu, degenerativní onemocnění pohybového aparátu, renální onemocnění, degenerativní onemocnění mozku a další. Tyto přidružené závažné choroby mají progerický efekt a mohou zvýšit biologický věk o 10−15 let oproti věku kalendářnímu a mohou ovlivnit rozhodnutí o metodě a rozsahu elektivního chirurgického výkonu [17−19]. Při indikacích k chirurgickému výkonu u seniorů je potřeba zvažovat klinický dopad operační zátěže. U každého pacienta před operací je posuzován jeho klinický stav podle různých skórovacích systémů. Asi nejužívanějším skórovacím systémem před operací je ASA Score (American Society of Anesthesiologists Score) [20], podle kterého lze odhadnout rizikovost pacienta z hlediska operační zátěže nebo přežití 7. pooperačního dne. Tento skórovací systém rozděluje nemocné do pěti kategorií.
Table 11. Kategorizace seniorů podle kalendářního věku Tab. 11: Categorization of the elderly according to calendar age 
Na základě klinických zkušeností lze konstatovat, že věk v rozmezí 65−70 let u jinak zdravého seniora významně neovlivňuje psychosomatickou rezervu organismu vůči stresové situaci, kromě zranitelnější neuropsychické oblasti. Oproti tomu u seniorů starších 75 let narůstá pravděpodobnost omezení kardiovaskulární, ventilační a neuropsychické rezervy. U velmi starých seniorů s věkem nad 80 let kromě již vyjmenovaných rizikových faktorů významně klesá nejen metabolicko-energetická rezerva, ale i svalová síla. Dále se riziko operace výrazně zvyšuje nesoběstačností pacienta a výskytem jednoho či více geriatrických syndromů (demence, delirium, deprese, inkontinence, instabilita, imobilita). Je nutno si uvědomit, že až 50 % geriatrických pacientů s nádorovým onemocněním může být podvyživených, mohou mít kognitivní poruchu, nedostatečnou kontinenci a jsou špatně mobilní a až 25 % těchto pacientů může mít známky deprese nebo deliria [21].
Se stoupající erudicí miniinvazivních operačních týmů při stále sofistikovanějším technickém vybavení operačních sálů se posouvá i věková hranice pacientů operovaných laparoskopicky. Studií, které by se věnovaly přímo hodnocení kolorektální laparoskopické chirurgie u geriatrických pacientů, je relativně málo, ale společné závěry těchto studií jasně potvrzují již známé benefity laparoskopie, které se prokázaly i u seniorů, a to i starších 80 let [22]. Bez diskuze jde o zkrácení délky hospitalizace, menší peroperační krevní ztráty, snížený výskyt pooperačních pneumonií, rychlejší obnovení činnosti zažívacího traktu, snížený výskyt kardiopulmonálních komplikací a v neposlední řadě i snížení raných infekcí. Jedinou nevýhodou, oproti laparotomické otevřené kolorektální resekci, může být u laparoskopické metody často delší operační čas. Grailey [17] právě uvádí, že výhody laparoskopie vyrovnají či dokonce převýší nevýhodu prodloužení operačního času ve srovnání s otevřenou kolorektální resekcí. V metaanalýze bylo porovnáno 569 laparoskopických a 711 otevřených kolorektálních operací u geriatrických pacientů starších 70 let s výsledkem, že nebyl prokázán signifikantní rozdíl mezi jednotlivými skupinami nemocných v incidenci pooperační letality, insuficienci anastomózy nebo pooperačního ileózního stavu. Grailey dodává, že na základě zmíněné metaanalýzy lze konstatovat, že miniinvazivní laparoskopická metoda v oblasti kolorektální chirurgie je výhodná i u geriatrických pacientů [17]. Ke stejným závěrům došli i autoři tohoto článku.
Autoři si uvědomují, že slabinou prezentované práce může být metodika: retrospektivní analýza dat, subjektivní rozhodování, který pacient podstoupí laparotomickou a který laparoskopickou operaci. Naopak pozitivní faktem práce je relativně velký soubor pacientů. Proto z pohledu Evidence based medicine je třeba vzít na vědomí limitovanou spolehlivost takto získaných závěrů.
ZÁVĚR
Prodlužující se délka života („aging“) s sebou přináší mimo jiné i zvyšování počtu geriatrických pacientů s onemocněním v oblasti kolorekta, především zvýšením incidence komplikující se divertikulární choroby a kolorektálního karcinomu. Chirurgická léčba seniorů obsahuje kromě vlastní operace další faktory, do kterých je třeba zahrnout předoperační léčbu a kompenzaci existujících komorbidit, optimalizaci stavu nutrice, kompenzaci mentálního stavu, socioekonomickou situaci, zhodnocení operační zátěže a tím i poměr benefitu a rizika zamýšleného elektivního výkonu.
Z faktů uvedených v článku, stejně tak i z našich výsledků, vyplývá, že i u geriatrických pacientů je elektivní laparoskopie v oblasti kolorektální chirurgie stejně bezpečná a efektivní jako metoda laparotomická. Navíc laparoskopická metoda přináší menší bolestivost, zrychlení obnovení činnosti zažívacího traktu, minimální rané komplikace, zrychlení rekonvalescence a tím snížení výskytu možných komplikací.
Podpořeno MO 1012
Konflikt zájmů
Autoři článku prohlašují, že nejsou v souvislosti se vznikem tohoto článku ve střetu zájmů a že tento článek nebyl publikován v žádném jiném časopise.
prof. MUDr. Mojmír Kasalický, CSc.
Chirurgická klinika 2. LF UK a ÚVN, Praha
U vojenské nemocnice 1200/1
169 02 Praha
e-mail: mojmir.kasalicky@uvn.cz
Sources
1. Český statistický úřad. Senioři. (cit. 2016-11-04). Available from: https://www.czso.cz/csu/czso/statistiky.
2. Ondrušová J. Stáří a smysl života. 1vydání. Praha, Karolinum 2011.
3. Zavazalová H. Vybrané kapitoly ze sociální gerontologie. 1. vydání. Praha, Karolinum 2001.
4. Sýkorová D. Autonomie ve stáří: kapitoly z gerontosociologie. 1. vydání. Praha, Sociologické nakladatelství 2007 : 62−5.
5. Český statistický úřad. Senioři [online]. (cit. 2016-11-04).
6. ČESKÝ STATISTIKÝ ÚŘAD. Available from: https://www.czso.cz/csu/czso/ceska-republika-od-roku-1989-v - cislech-w0i9dxmghn#01.
7. Korzenik JR. NDSG Diverticulitis: new frontiers for an old country: risk factors and pathogenesis. J Clin Gastroenterol 2008;42 : 1128–9.
8. Rasool S, Kadla SA, Rasool V, et al. A comparative overview of general risk factors associated with the incidence of colorectal cancer. Tumour Biol 2013;34 : 2469–76.
9. Antoniou AS, Antoniou GA, Koch OO, et al. Laparoscopic colorectal surgery confers lower mortality in the elderly: a systematic review and meta-analysis of 66 483 patients. Surg Endosc 2015;29 : 322−33.
10. Spiezia S, Grassia S, De Rosa D, et al. Laparoscopic cholecystectomy in the elderly. BMC Geriatrics 2011; 11(Suppl 1): A59.
11. Oor JE, Koetje HJ, Roks DJ, et al. Laparoscopic hiatal hernia repair in the elderly patient. World J Surg 2016;40 : 1404–11.
12. Jacobs M, Verdeja JC, Goldstein HS. Minimally invasive colon resection (laparoscopic colectomy). Surg Laparosc Endosc 1991; 1 : 144–50.
13. Dindo D, Demartines N, Clavien PA. Classification of surgical complications. A new proposal with evaluation in a cohort of 6336 patients and results of a survey. Amm Surg 2004;240 : 205−13.
14. Survival after laparoscopic surgery versus open surgery for colon cancer: long-term outcome of a randomised clinical trial. In: Colon Cancer Laparoscopic or Open Resection Study Group, Buunen M, Veldkamp R, Hop WC, et al. Lancet Oncol 2009;10 : 44–52.
15. Van der Pas MH, Haglind E, Cuesta MA, et al. Colorectal Cancer Laparoscopic or Open Resection II (COLOR II) Study Group Laparoscopic versus open surgery for rectal cancer (COLOR II): short-term outcomes of a randomized, phase 3 trial. Lancet Oncol 2013;14 : 210−18.
16. Bonjer HJ, Deijen CL, Abis GA, et al. COLOR II Study Group. A randomized trial of laparoscopic versus open surgery for rectal cancer. N Engl J Med 2015;372 : 1324–32.
17. Grailey K, Markar SR, Karthikesalingam A, et al. Laparoscopic versus open colorectal resection in the elderly population. Surg Endosc 2013;27 : 19−30.
18. Kalvach Z, Mikeš Z. Základní pojmy − stáří, geriatrie a gerontologie. In Kalvach Z, Zadák Z, Jirák J, et al. Geriatrie a gerontologie. Praha, Grada 2004 : 47−50.
19. Kasalický M. In Šváb a kol. Chirurgie vyššího věku. Praha, Grada 2008 : 25−7.
20. Wolters U, Wolf T, Stützer H, et al. ASA classification and perioperative variables as predictors of postoperative outcome. British Journal of Anesthesia 1996;77 : 217−22.
21. Nishikawa T, Ishihara S, Hata K, et al. Short-term outcomes of open versus laparoscopic surgery in elderly patients with colorectal cancer. Surg Endosc 2016;30 : 5550−7.
22. Kostrouch D, Martinek L, Hoch J. Kolorektální karcinom u seniorů − děláme to dobře? Rozhl Chir 2017;96 : 197−201
Labels
Surgery Orthopaedics Trauma surgery
Article was published inPerspectives in Surgery

2018 Issue 1-
All articles in this issue
- Plastická chirurgie pokročilého věku
- Breast cancer in elderly patients over 70 years of age
- Plicní lobektomie pro bronchogenní karcinom u osmdesátiletých pacientů
- Je laparoskopická kolorektální chirurgie bezpečná i u starších pacientů?
- Tyreoidektomie u seniorů - má specifika, limity, kontraindikace?
- ERAS v kolorektální chirurgii u geriatrických pacientů
- Pankreatoduodenektomie pro karcinom pankreatu u seniorů – zkušenosti jednoho centra
- Perspectives in Surgery
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Breast cancer in elderly patients over 70 years of age
- ERAS v kolorektální chirurgii u geriatrických pacientů
- Pankreatoduodenektomie pro karcinom pankreatu u seniorů – zkušenosti jednoho centra
- Plicní lobektomie pro bronchogenní karcinom u osmdesátiletých pacientů
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

