-
Medical journals
- Career
Stenty – paliativní a kurativní ošetření jícnu. Sedmileté zkušenosti chirurgického pracoviště
Authors: J. Tvrdoň; T. Haruštiak; A. Pazdro; T. Teršíp; P. Pafko
Authors‘ workplace: III. chirurgická klinika 1. LF UK a FN Motol, přednosta prof. MUDr. P. Pafko, DrSc.
Published in: Rozhl. Chir., 2008, roč. 87, č. 7, s. 355-359.
Category: Monothematic special - Original
Overview
Autoři v této práci prezentují své zkušenosti se zaváděním stentů do jícnu a kardie endoskopickou cestou získané ze souboru 520 pacientů. Zabývají se nejen paliativním ošetřením stenóz karcinomů jícnu a kardie, ale i ošetřením jiných afekcí jícnu, jako jsou píštěle, perforace a různé typy stenóz i za použití nových vstřebatelných stentů.
Klíčová slova:
jícnové stenty metalické – jícnové stenty vstřebatelné – dysfagie – karcinom jícnu – píštěle – perforace – benigní stenózyÚVOD
S rozvojem invazivní endoskopie horní části trávicího ústrojí se rozšiřují i možnosti ošetření onemocnění dříve touto cestou neřešitelných. V tomto sdělení se soustředíme na léze jícnu a kardie, které jsou vhodné k ošetření endoskopickou cestou, a to zavedením vhodného typu stentu. Preferujeme endoskopickou cestu před rentgenologickou pro vizuální zobrazení patologie a pro přehlednost lézí sliznice, které nejsou v RTG obraze viditelné. Dřívější omezené možnosti endoskopisty byly dány též malým výběrem zaváděných stentů. V dnešní době je situace značně lepší pro široký výběr technického vybavení pracovišť a stále se rozšiřující nabídku různých typů stentů (Obr. 1, 2, 3, 4, 6, 7) i firem zabývajících se jejich výrobou. Tyto jsou modifikovány pro různé typy onemocnění a etáže, kam jsou zaváděny.
Image 1. Boubella E – Různé typy expandibilních metalických stentů ELLA Fig. 1. Boubella E – various types of ELLA expandable metallic stents 
Image 2. Boubella C – Různé typy expandibilních metalických stentů ELLA Fig. 2. Boubella C – various types of ELLA expandable metallic stents 
Image 3. a 4. Flexella – Různé typy expandibilních metalických stentů ELLA Fig. 3 and 4. Flexella – various types of ELLA expandable metallic stents 
Image 4. RTG obraz stenózy jícnu ošetřené stentem ELLA Fig. 5. X-ray view of esophageal stenosis managed with an ELLA stent 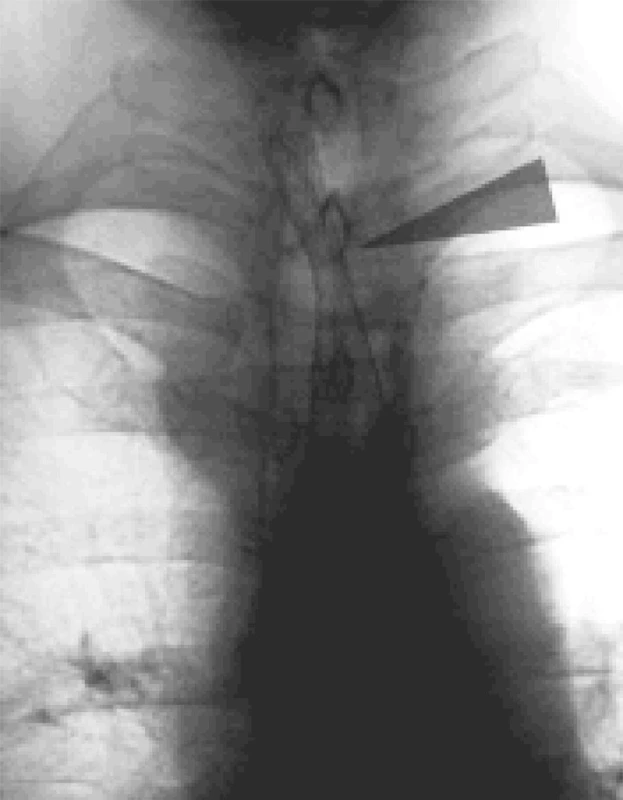
Image 5. Biodegradabilní stent ELLA (BD stent) Fig. 6. Biodegradable ELLA stent (BD stent) 
Image 6. Aplikovaný BD stent ve stenóze a stav po vstřebání Fig 7. The BD stent introduced in the stenosis and a condition following its absorption 
METODA, PACIENTI A TYPY ONEMOCNĚNÍ
Za posledních 7 let bylo na našem pracovišti zavedeno 520 stentů do horní části trávicí trubice pro různé indikace, které rozebereme podrobněji níže.
Jedná se o: 1. karcinom jícnu, 2. perforace jícnu, 3. píštěle různého charakteru a etiologie (pooperační, v rozpadlých tumorech, po radikální onkologické léčbě, mediastinální, tracheoezofageální, ezofagobronchiální) 4. benigní stenózy (jizevnaté, refluxní, postkorozivní), 5. achalázie kardie.
Karcinom: mezi nejčastější indikace k zavedení stentu patří stále karcinom jícnu. Tvoří asi 8 % zhoubného onemocnění trávicí trubice. U 43 % pacientů (což jsou již částečně selektovaní pacienti) s karcinomem jícnu a kardie, kteří projdou naší klinikou, není možné provést radikální operační výkon. Celkově je pro tuto diagnózu stentem ošetřeno až 60 % pacientů. Postiženy jsou převážně osoby vyššího věku, ale stále častěji se setkáváme s pacienty mladými. V našem souboru se vyskytla pacientka již 31letá. Zavedení stentu při tomto typu onemocnění řeší převážně problém dysfagie. V menší míře ošetřuje mediastinální, tracheoezofageální, ezofagobronchiální píštěle při rozpadu tumotu či perforace způsobené dilatacemi těchto maligních stenóz. Průměrný věk pacientů ošetřených pro tuto diagnózu byl 65,13 let. V roce 2001 byl průměrný věk pacientů 66,8 let a v roce 2007 byl 62 let.
Perforace jícnu: perforace jícnu je život ohrožující stav, který je třeba řešit co nejdříve od vzniku události a pokud možno chirurgickou cestou. Je třeba samozřejmě rozlišit, v jakém terénu k perforaci došlo, a podle toho zvolit typ ošetření. A) v patologicky nezměněné stěně jícnu – velmi zřídka. Příčinou může být větší úraz, sebepoškozování, zvracení. Nejčastěji se jedná o iatrogenní perforaci, která ale bývá v normálním jícnu zřídkavá. V těchto případech je vždy důležité včasné chirurgické řešení. Překrytí perforace stentem je indikováno pouze u zastaralých perforací, kde není výhled na zhojení primární sutury, či u pacientů ve špatném celkovém stavu, kteří nejsou schopni podstoupit operační řešení. B) v patologicky změněné stěně jícnu – zde je nutno rozlišit, zda existuje vůbec chirurgická možnost toto onemocnění řešit (malignity), či zda se nejedná o perforaci v benigním patologickém terénu (např. refluxní stenózy, achalázie, jícnové varixy), který primárně odsuzuje suturu jícnu k nedobrému výsledku (perforace ve stenóze či nad stenózou jakékoli etiologie). V těchto případech je nutno společné ošetření perforace a stenózy. Při nemožnosti kurativního chirurgického zákroku či u zastaralých perforací je na místě i u nezhoubných diagnóz zavedení stentu s překrytím perforace na přechodnou dobu. U benigních onemocnění máme výhodu v tom, že při špatném stavu pacienta, který je způsoben perforací, máme možnost jeho stav stentováním zlepšit a základní benigní onemocnění chirurgicky řešit i s delším časovým odstupem. Tento postup u perforací v maligním terénu není vhodný pro riziko progrese onemocnění a generalizace.
Píštěle: Při endoskopickém ošetření píštělí zavedením stentu je též – jako u většiny typů onemocnění – nutno zvážit nejprve chirurgické řešení. Toto se odvíjí od etiologie a umístění píštěle. Při nemožnosti chirurgického řešení (což je u maligní etiologie velmi časté) je indikováno ošetření stentem. O benigní etiologii se jedná zřídka. Většina pacientů byla v našem souboru ošetřena aplikací stentu pro píštěl pro maligní onemocnění jícnu či plic. Relativně častý je též vznik píštělí po radikální onkologické léčbě. Zde je situace komplikovanější pro často rozsáhlé absence stěny jícnu a někdy i průdušnice. V některých případech je situace zhoršena absencí stenóz, ve kterých by byl stent fixován ve správné poloze.
Zvláštní kapitolou jsou pooperační píštěle v anastomózách po resekcích jícnu a kardie. Zde je zvláště nutná letitá týmová zkušenost, která opravňuje k zodpovědnému posouzení celkového stavu pacienta. Rozhodnutí o zcela konzervativním postupu bez zavedení stentu a bez operace, nebo rozhodnutí o zavedení stentu a absenci operace, či rozhodnutí o operaci a exstirpaci jícnu nebo transponovaného orgánu musí být vždy s maximálním důrazem na profit pacienta. Tato úvaha je vždy přísně individuální a často obtížná.
Benigní stenózy: Mezi benigní stenózy vhodné k endoskopickému ošetření patří refluxní, postkorozivní a postanastomotické stenózy.
S rozvojem farmakoterapie je výskyt úporných a obtížně dilatabilních stenóz refluxního původu stále řidší, nicméně v dnešní době je část pacientů též indikována k ošetření aplikací stentů. Jedná se o stavy při nemožnosti či nevhodnosti chirurgického řešení, či odmítnutí operace pacientem za stavu selhání maximální konzervativní antirefluxní a prokinetické terapie u refuxních stenóz nereagujících dobře na opakované dilatace. Naprosto zásadní je dispenzarizace pacienta a opakované endoskopické kontroly při pokračující trvalé farmakoterapii.
Pro postkorozivní stenózy se ukazuje možnost zavedení různých typů stentů – zvláště vstřebatelných – jako metoda první volby nastupující po neúspěšné dilatační léčbě a mající všechny výhody neoperačního řešení.
Stenózy v místě anastomóz jsou většinou řešitelné dilatacemi, pouze ve výjimečných případech jsou indikací k ošetření stentováním.
VÝSLEDKY
Z období sedmi let 2001–2007 bylo na III. chirurgické klinice zavedeno 520 stentů do horní části trávicího ústrojí (Graf 1). Pro statistické zpracování tohoto sdělení jsme použili 106 po sobě zavedených stentů v období let 2005–2006.
Graph 1. Soubor pacientů ošetřených stentem 2001–2007 (ženy 23 % – muži 77 %) Graph 1. A group of patients treated with stents during 2001–2007 (females 23 % – males 77 %) 
Většina stentů byla aplikována pro chirurgicky neřešitelnou malignitu – 82x (77 % z celkového počtu). Z tohoto počtu bylo peroperačně při radikálně neřešitelném tumoru ošetřeno 26 pacientů (32 % z maligních stenóz). Maligní píštěl při rozpadu tumoru byla ošetřena 5x (4,7 % z celkového počtu).
Pooperační píštěl v anastomóze byla ošetřena 13x (12,3 % z celkového počtu). V hrudní části to bylo u 8 pacientů a v 5 případech se překrývala píštěl u intraabdominální anastomózy. Z tohoto počtu ošetřených píštělí 10 pacientů (77 %) profitovalo zhojením píštěle s průměrnou dobou odstranění stentu po 7 týdnech (5–11 týdnů). Tři pacienti zemřeli (23 %) na oddělení ARO. První po 12 týdnech od zavedení stentu. Druhý po 7 dnech a třetí po 7 týdnech od zavedení stentu.
Achalázii jsme u vybraných pacientů a pacientů neschopných operace řešili zavedením vstřebatelných stentů s dobrým výsledkem ve 3 případech (2,8 % z celkového počtu). V popisovaném období jsme dále ošetřili jednu pacientku s postkorozivní stenózou, a to opakovaně v různých etážích jícnu aplikací vstřebatelných stentů (celkem 5x). Dva pacienti (1,9 % z celkového počtu) si vyžádali povahou svého onemocnění ošetření stenóz vzniklých po opakovaných výkonech v oblasti hiátu ezofageálního, původně operovaných pro refluxní chorobu s provedením fundoplikace podle Nissena-Rossettiho. Též byly aplikovány resorbovatelné stenty.
Typy používaných stentů na našem pracovišti pochází od firmy ELLA. Základní použití různých druhů stentů je uvedeno v grafu 2. Některé aplikované steny jsou vyráběny a upravovány pro jednotlivé pacienty na míru (rozšířené hrdlo, délka), pokud ve standardní nabídce není stent vyhovující určitému typu postižení jícnu. Též je nutno podotknout, že u nových typů (resorbovatelné BD stenty) nejsou dlouholeté výsledky ve statisticky významných číslech, nicméně první desítky pacientů lze hodnotit víceméně kladně. Ukazuje se ale, že bude nutný přísný výběr pacientů vzhledem k indikační skupině benigních onemocnění trávicí trubice, u kterých jsou tyto stenty především aplikovány.
Graph 2. Typy zavedených stentů v procentech Graph 2. Types of the introduced stents (as a percentage) 
Komplikace přicházející v úvahu při zavádění stentu jsou uvedeny v tabulce 1. V uvedeném sledovaném období jsme dislokaci po zavedení stentu do maligní stenózy pozorovali u 7 pacientů (8,5 %). Tuto komplikaci jsme řešili u 3 pacientů extrakcí původního a zavedením nepovlečeného stentu. U 4 pacientů pak pouhou extrakcí stentu s jeho pozdějším zavedením při progresi stenózy. Dále jsme u malignit s pozdní „komplikací“ charakteru přerůstání horního konce stentu tumorem řešili tuto situaci zavedením dalšího stentu u 2 pacientů (2,4 %). V jednom případu jsme doporučili zavedení jejunostomie. Při ošetření píštělí jsme netěsnost stentu řešili u 2 pacientů (15,4 %) zavedením dalších stentů a u 1 pacienta (7,6 %) extrakcí původního a aplikací nového stentu s rozšířenými ústími, které již netěsnost vyřešily. U 1 pacienta si vyžádala nová píštěl při horním okraji stentu reintubaci novým stentem. Ve sledovaném období jsme komplikace typu perforace, krvácení a aspirace v souvislosti se zaváděním stentu nezaznamenali. V souvislosti s ošetřením píštělí zavedením stenů byla provedena u dvou pacientů CT drenáž (15,4 %) mediastinálních abscesů a tekutinových kolekcí s dobrým efektem. Pozdní komplikaci charakteru ucpání stentu potravou jsme řešili u 10 ošetřených (9,4 % z celkového počtu) většinou po evidentní dietní chybě. V této souvislosti je třeba připomenout dobrou edukaci pacienta, rodiny a ošetřujícího personálu – pokud je pacient hospitalizován. Při ucpání stentu stravou stoupá riziko jeho dislokace. Mezi komplikace lze také uvést intoleranci zavedeného stentu pacientem. Jedená se o pacienty s vysoko uloženými patologiemi, kdy je nutno zavést stent horním koncem do 18–20 cm od řezáků. Takto a výše zavedené stenty pacienti již netolerují (čněly by do hypofaryngu), proto u vysokých postižení krčního jícnu je většinou nelze použít k ošetření.
Table 1. Možné komplikace při zavádění stentů Tab. 1. Potential complications in stents introductions 
DISKUSE
Endoskopické ošetřování různých typů onemocnění prodělalo za několik posledních let výrazný vývoj. Řešení maligních stenóz horní části trávicího ústrojí stentováním se již stalo standardem při ošetření různého stupně dysfagií a afagií. Prakticky vytlačilo operační metody [1, 2, 3]. Nutriční jejuno a gastrostomie přicházejí v úvahu pouze při vysokém postižení krčního jícnu a při již natolik pokročilé stenóze jícnu a kardie, která není nasondovatelná a je nedilatabilní. Riziko operace těchto výkonů je nízké a jen málo převyšuje riziko celkové anestezie. Bypassové operace pro karcinom jícnu a kardie již prakticky vymizely z chirurgického repertoáru pro svou rizikovost a malý komfort. Kromě dlouhé rekonvalescence a rizika operace pacientovi nemohou nabídnout nic navíc než pouhé zavedení stentu [2, 3, 4]. Při progresi tumoru nad horní okraj stentu je metodou volby zavedení dalšího stentu s překrytím progredujícího tumoru [5]. Při řešení píštělí horního úseku trávicího ústrojí (pooperačních, tumorózních i iatrogenních) je velmi výhodné řešení problému týmovou spoluprací endoskopisty se zavedením příslušného stentu, chirurga při nutnosti operačního přístupu a intervenčního radiologa při provádění CT navigovaných drenáží abscesů a tekutinových kolekcí mediastina, pleurální či břišní dutiny. Samozřejmostí jsou kontrolní rentgenové kontroly (Obr. 5) po zavedení jakéhokoli typu stentu [6, 7, 8, 9, 10]. Řešení benigních stenóz jícnu a kardie se též v posledních 2 letech rozšířilo o možnost zavedení resorbovatelných stentů, v našem případě nepovlečené BD stenty (biodegradabilní) firmy ELLA (Obr. 6, 7). V některých indikacích je jasný přínos v resorbovatelnosti materiálu, který zdaleka tak nedestruuje stěnu trávicí trubice jako trvalé zavedení stentu. Nepovlečené nevstřebatelné stenty zavedené do benigních stenóz jsou po čase obrovský problém pro jejich neodstranitelnost bez velké destrukce tkáně či až nutné resekce zastentovaného úseku. Tento problém po vstřebání stentu (cca 3 měsíce) odpadá. Nevýhodou se zdá určitá limitace stravovacích návyků u pacientů s benigní diagnózou, kteří nejsou charakterem svého onemocnění zvyklí na striktní dodržování dietních opatření. To vede k vynuceným endoskopickým extrakcím stravy s vyšší frekvencí, než jsme zvyklí u pacientů s jinými typy stentů. Jeden pacient zareagoval na vstřebatelný stent hyperplazií sliznice jícnu až polyploidního vzhledu. Histologicky se jednalo o hyperplazii bez známek tumoru či dysplazií. Po vstřebání stentu se stav upravil. Jiné komplikace uváděné v tabulce 1 jsme nezaznamenali [11, 12].
ZÁVĚR
Ošetřování maligních stenóz horní části trávicího ústrojí u chirurgicky neřešitelných pacientů s dysfagií je metodou první volby zavedení stentu. Představuje rychlé, technicky jednoduché a efektivní řešení hlavního subjektivního problému těchto nemocných – poruchy příjmu potravy. Zavedený stent není limitem pro onkologickou léčbu – chemo - i radioterapii.
Ošetření píštělí různé etiologie umožnilo u části pacientů ústup od radikálních chirurgických výkonů spojených často s odstraněním jícnu a nutnou následnou reoperací s obnovením kontinuity trávicí trubice.
V poslední řadě u benigních stenoz u části přísně indikovaných pacientů aplikace stentů umožňuje se operaci zcela vyhnout. Jedná se o jasný přínos i pro tu část pacientů, kteří nejen operace nejsou z různých příčin (i sociálních) schopni, ale též ji odmítají.
MUDr. J. Tvrdoň
Blatného 2336/1
158 00 Praha 5
e-mail: chorche@seznam.cz
Publikováno s podporou VZ MZO č. 00064203/6707.
Sources
1. Bowling, M. G., Hale, H., Grundy, A. Management of malignant esophageal obstruction with self expanding metallic stents. Br. J. Surg. 1998, Feb 85(2), 264–266.
2. Polanecký, O., Pazdro, A., Tvrdoň, J., Teršíp, T., Šmejkal, P., Smejkal, M., Hladík, P., Pafko, P. Paliativní ošetření karcinomu jícnu – naše zkušenosti. Rozhl. Chir., 2006, roč. 85, č. 4, 186–189.
3. Toikkanen, V. J., Nemlander, A. T., Ramo, O. J., Salminen, J. T., Pekkanen, A. Expandable metallic stents in the management of malignant esophageal obstruction. Ann. Chir. Gynaecol., 2000, 89(1), 20–23.
4. Dougenis, D., Petsas, T., Boubolis, N., Leukaditou, C., Vagenas, C., Kardamakis, D. Management of non resectable malignant esophageal stricturae and fistula. Eur. J. Cardiothor. S., 1997, Jan, 11(1), 38–45.
5. Lagattolla, N. R., Rowe, P. H., Anderson, H., Dunk, A. A. Restenting malignant oesophageal strictures. Br. J. Surg., 1998, Feb, 85(2): 261–263.
6. Freeman, R. K., Ascioti, A. J., Wozniak, T. C. Postoperative esophageal leak management with the Polyflex esophageal stent. J. Thorac. Cardiovasc. Surg., 2007, 133, 333–338.
7. Lang, H., Piso, P., Stukenborg, C., Raab, R., Jahne, J. Management and results of proximal anastomotic leaks in a series of 1114 total gastrectomies for gastric carcinoma. Eur. J. Surg. Oncol., 2000; 26 : 168–171.
8. Langer, F. B., Wenzel, E., Prager, G., Salat, A., Miholic, J., Mang, T., et al. Management of postoperative esophageal leaks with a Polyflex self-expanding covered plastic stent. Ann. Thorac. Surg., 2005; 79 : 398–404.
9. Gelbmann, C. M., Ratiu, N. L., Rath, H. C., Rogler, G., Lock, G., Schölmerich, J., et al. Use of self-expandable plastic stents for the treatment of esophageal perforations and symptomatic anastomotic leaks. Endoskopy, 2004; 36 : 695–659.
10. Schubert, D., Scheidbach, H., Kuhn, R., Wex, C., Weiss, G., Eder, F., et al. Endoscopic treatment of thoracic esophageal anastomotic leaks by using silicone-covered, self-expanding polyester stents. Gastrointest. Endosc., 2005; 61 : 897–900.
11. Saito, Y., Tanaka, T., Andoh, A., Minematsu, H., Hata, K., Tsujikawa, T., Nitta, N., Murata, K., Fujiyama, Y. Usefulness of biodegradable stents constructed of poly-/-lactic acid monofilaments in patients with benign esophageal stenosis. World J. Gastroenterol., 2007, 13(29), 3977–3980.
12. Fry, S. W., Fleischer, D. E. Management of a refractory benign esophageal stricture with a new biodegradable stent. Gastrointestinal. Endoscopy, 1997, 45(2), 179–182.
13. Teršíp T. Stenting in gastrointestinal tract. H.R.G., Hradec Králové, 2005.
14. Geiger, J., Šebor, J., Veselý, V. Jícnové stenty. Rozhl. Chir., 2004, roč. 83 č. 11, s. 554–558.
Labels
Surgery Orthopaedics Trauma surgery
Article was published inPerspectives in Surgery

2008 Issue 7-
All articles in this issue
- Zkušenosti s radiofrekvenční termoablací mozkových nádorů
- Ischemické poškození míchy následkem tupého poranění hrudníku – kazuistika
- Reexpanzný pľúcny edém, ako komplikácia drenáže hrudníka pri spontánnom pneumotoraxe – kazuistika
- Pacientka s fibrosarkomem srdce. Kazuistika
- Stenty – paliativní a kurativní ošetření jícnu. Sedmileté zkušenosti chirurgického pracoviště
- Pseudoaneurysma arteria hepatica manifestující se hemobilií jako komplikace laparoskopické cholecystektomie
- Ojedinělé případy liposarkomů retroperitonea obrovských rozměrů
- Rekonstrukce po gastrektomii
- Masivní hemotorax po kanylaci v. subclavia – kazuistika
- Ruptura šlachy m. pectoralis maior a anabolické steroidy v anamnéze – kazuistika
- Hybridní postupy v léčbě pseudoaneurysmat oblouku aorty – kazuistika
- Perspectives in Surgery
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Ruptura šlachy m. pectoralis maior a anabolické steroidy v anamnéze – kazuistika
- Ojedinělé případy liposarkomů retroperitonea obrovských rozměrů
- Reexpanzný pľúcny edém, ako komplikácia drenáže hrudníka pri spontánnom pneumotoraxe – kazuistika
- Stenty – paliativní a kurativní ošetření jícnu. Sedmileté zkušenosti chirurgického pracoviště
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career

