-
Medical journals
- Career
Jak (s)tvořit spolupracujícího pacienta pro antihypertenzní a hypolipidemickou léčbu
Authors: Jan Piťha 1,2
Authors‘ workplace: Interní klinika 2. LF UK a FN Motol, Praha 1; Centrum experimentální medicíny IKEM, Praha 2
Published in: Vnitř Lék 2017; 63(4): 272-276
Category: Reviews
Overview
Dodržování léčebného režimu pacienty je zásadním problémem zejména v případě prevence kardiovaskulárních onemocnění aterosklerotického původu. Ačkoliv léky snižující krevní tlak a aterogenní cholesterol patří mezi jedny z nejúspěšnějších, právě tyto léky jsou často pacienty zbytečně vysazovány. Zvýšit spolupráci pacientů lze podrobnější edukací, četnějšími kontrolami, dále pomocí novějších technologií zahrnujících specifické dávkovače a další ještě sofistikovanější metody. Nicméně jednou z nejúspěšnějších strategií je zjednodušení medikace, konkrétně použití léků s delším poločasem a využitím kombinovaných preparátů, tedy více léků v jedné tabletě. Máme tedy poměrné široké spektrum možností, jak spolupráci pacientů zlepšit. Nicméně je třeba mít na mysli i některé nevýhody, které tyto postupy přinášejí. V tomto článku bychom se chtěli podrobněji věnovat této problematice s důrazem na praktické aspekty a poměrně jednoduché postupy, které by měly zlepšit adherenci pacientů k antihypertenzní a hypolipemické terapii.
Klíčová slova:
dyslipidemie – farmakoterapie – hypertenze – léková adherenceÚvod
Dodržování léčebného režimu pacienty je zásadním problémem i v případě prevence kardiovaskulárních onemocnění aterosklerotického původu. Kromě změny životního stylu je tato otázka zcela klíčová ke snížení výskytu těchto onemocnění, a to i dle Světové zdravotnické organizace [1,2]. Mezi nejúspěšnější v prevenci kardiovaskulárních léků patří léky snižující krevní tlak a aterogenní cholesterol. Právě tyto léky jsou však často pacienty zbytečně vysazovány. V předkládaném článku bychom se chtěli podrobněji věnovat této problematice s důrazem na praktické aspekty a poměrně jednoduché postupy, které by měly zlepšit adherenci pacientů k antihypertenzní a hypolipemické terapii.
Ideální pacient pro naši ambulanci
Jistě se shodneme, že ideální pacient naší ambulance by měl mít následující charakteristiky:
- zcela chápe význam ovlivnění rizikových faktorů z hlediska snížení rizika vzniku ischemické choroby srdeční a dalších kardiovaskulárních onemocnění, ví, že i když vysoký krevní tlak (většinou) a poruchy metabolizmu aterogenních lipidů (téměř nikdy) nepůsobí subjektivní obtíže, vyplatí se je ovlivnit, a to i za cenu pravidelného a doživotního užívání léků
- je ochoten dodržovat opatření životního stylu, nekouří, provozuje dostatečnou pohybovou aktivitu, přinejmenším orientačně zná zásady zdravé výživy, tedy vhodnost většího příjmu rostlinných tuků na úkor živočišných, omezení jednoduchých přidaných cukrů a přínos dostatečného příjmu zeleniny a ovoce, jí jednu porci ryby týdně, není závislý na alkoholu a dalších návykových látkách
- pokud je přesvědčen, že některý z předepsaných léků mu dělá problémy, ihned ho nevysazuje, ale konzultuje tyto problémy s lékařem, stejně postupuje, pokud se dozví o možném nežádoucím účinku léků z médií, od ostatních pacientů či známých, či ho znepokojí přiložená informace (příbalový leták, SPC)
- dostavuje se pravidelně na kontroly a vždy má s sebou seznam všech léků, které užívá, včetně těch, které si kupuje v lékárně z vlastní iniciativy, a pokud není schopen se dostavit dle původní dohody, ví přesně, kolik léků potřebuje předepsat do náhradní návštěvy
- je schopen se asertivně zeptat všech lékařů, zda jimi předepsaná či doporučená léčba byla skutečně spolehlivě ověřena (týká se zejména některých hepatoprotektív a venofarmak), z tohoto hlediska je informován, že např. účinek většiny syntetických vitaminů kupovaných v lékárně na jeho zdraví se blíží nule či záporným hodnotám a že nesteroidní antirevmatika mohou výrazně snížit funkci ledvin a nebezpečně zvýšit krevní tlak
- má standardní genetickou výbavu, která zajistí předvídatelnou farmakokinetiku i farmakodynamiku všech léčiv, které užívá
- k případným konzultacím z hlediska užívání léků vždy vystihne volný čas ošetřujícího lékaře
Bohužel, již z podstaty výše uvedených faktů, se takto ideálně chovající osoby málokdy stávají pacienty, kteří navštěvují naše ambulance, nicméně většinu výše uvedených bodů, zřejmě s výjimkou posledních dvou, lze příznivě ovlivnit
V následující kapitole bychom se tedy chtěli věnovat praktickým postupům zvýšení adherence k terapii antihypertenzívy a hypolipemiky, především statiny.
Jak si připravit adherentního pacienta
Především je třeba si uvědomit, že kardiovaskulární onemocnění aterosklerotického původu stále zaujímají první místo ve statistikách úmrtí včetně České republiky [3] a že právě v naší ambulanci lze osud rizikových osob a pacientů naprosto zásadně ovlivnit. Zcela spolehlivá data o příznivém a bezpečném účinku agresivního snižování LDL-cholesterolu na pokles závažných klinických kardiovaskulárních příhod u vysoce rizikových osob totiž máme. Podobná je situace v oblasti antihypertenzní terapie: také je doloženo, že udržení většiny pacientů v bezpečném rozmezí je bezpečné a velice prospěšné. V zásadě tedy platí, že přirozená (sebe)jistota lékaře na základě znalosti dané problematiky je patrně nejdůležitějším faktorem při doporučování terapie.
Nereagování na léčbu
To, že v běžné praxi výrazná část pacientů na léčbu nereaguje, má řadu příčin, většinu z nich ovšem lze zjistit a korigovat (tab. 1).
Table 1. Důvody nedostatečného účinku léků 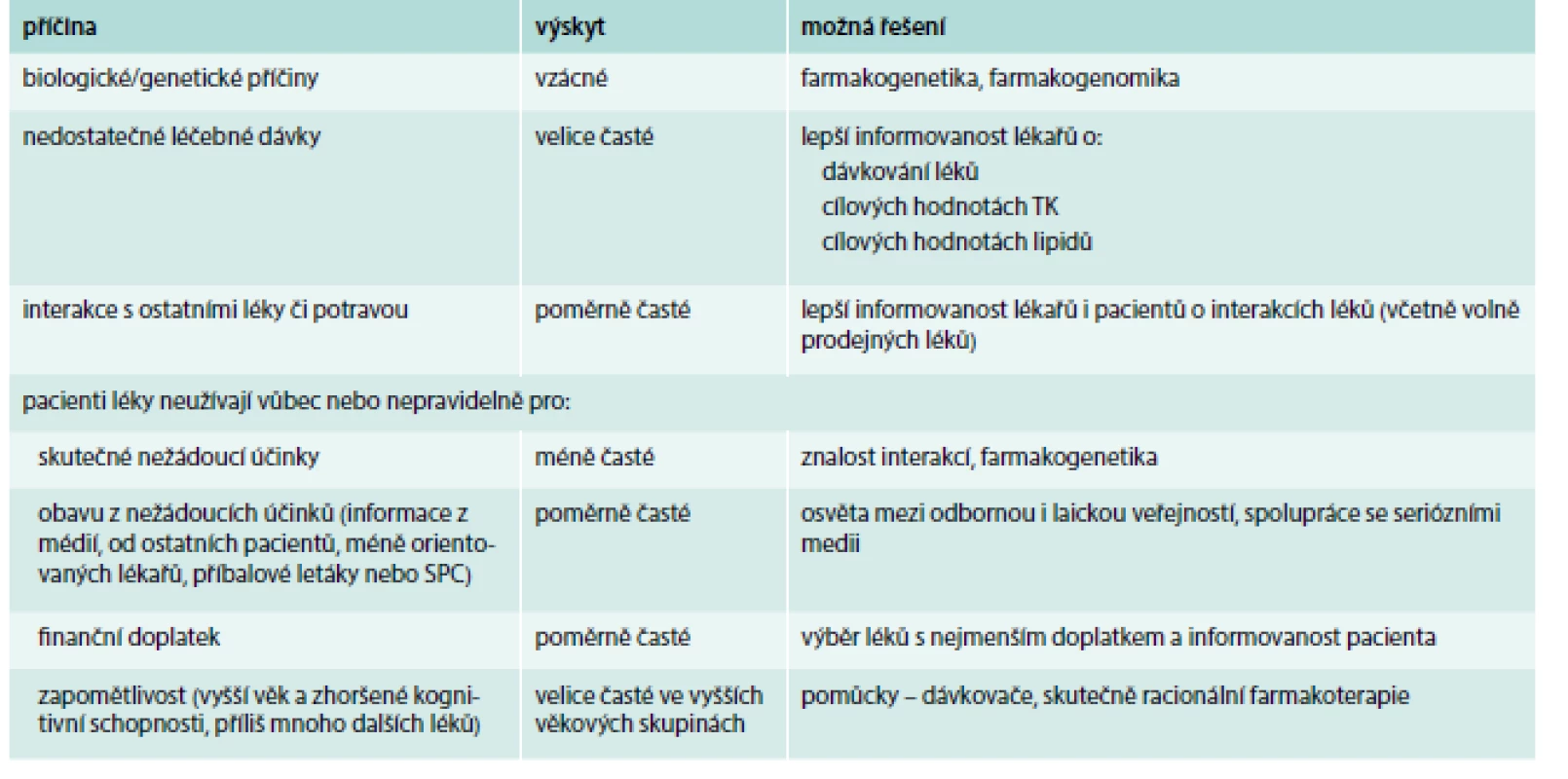
Pokud však není ideálních hodnot krevního tlaku a lipidogramu dosahováno ani při dostatečné terapii, je nutné myslet i na možnou nespolupráci pacienta. Podezření na nespolupráci mohou vzbudit i určité charakteristiky pacienta, které lze poměrně snadno zjistit (tab. 2)
Table 2. Rizikoví pacienti z hlediska neužívání léků 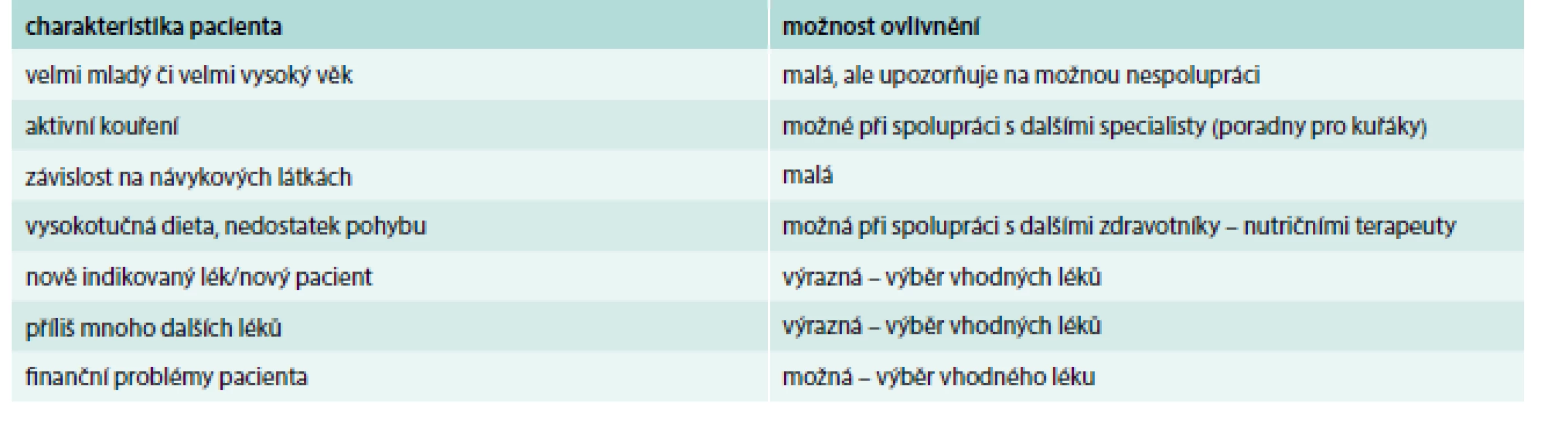
Možnosti ověření užívání léků
Mezi stále spolehlivé postupy, jak odhalit sníženou adherenci k léčbě, patří rozhovor s pacientem, s jeho příbuznými nebo telefonát do lékárny. Další možností je vyhodnocení sledovaných parametrů ovlivnitelných léčbou. Např. téměř neexistuje absolutní rezistence k inhibitorům enzymu hydroxymetylglutaryl koenzymu A reduktázy (statinům). Pokud tedy např. hladina LDL-cholesterolu vůbec neklesá ani po několika týdnech léčby, je vhodné zvážit možnost, že lék není užíván. Podobné informace lze získat u některých antihypertenziv – v případě podávání betablokátorů či blokátorů kalciového kanálu s výrazným bradykardizujícím účinkem (verapamil) je podezřelé, pokud pacientům neklesá tepová frekvence, v případě užívání thiazidových diuretik, pokud alespoň mírně nevzroste hladina kyseliny močové nebo mírně neklesne hladina draslíku (nejedná-li se o kombinované preparáty s kalium šetřícím diuretikem). U inhibitorů angiotenzin konvertujícího enzymu lze očekávat mírný vzestup kreatininu; nicméně toto kritérium je již méně spolehlivé. Organizačně a finančně náročnější je přímé měření hladiny léku v krvi pacienta při kontrolních náběrech, o tom byly publikovány prioritní práce od českých autorů, tedy přímo z našeho prostředí v oblasti antihypertenzní terapie [4–6]. Podobné práce byly dalšími autory publikovány u hypolipidemik [7]; především v případě statinů lze jejich užívání kontrolovat např. stanovením koncentrací mevalonátu již sofistikovanější metodou [8]. V těchto případech je třeba se obrátit na specializované laboratoře. Nejedná se tedy o zcela triviální záležitost, nicméně v případě nejasností má jistě smysl použít i tento postup. V literatuře jsou popisovány i velice specifické a v běžné praxi ne zcela představitelné metody, např. stanovení uvolnění elektrického napětí z daného léku, které je možné zachytit na povrchu těla pacienta [2].
Možnosti získání pacienta pro léčbu
Pokud zjistíme, že pacient lék neužívá, je nutné na tuto situaci reagovat. Ambulantní lékaři mají většinou velmi krátkou dobu na vysvětlování důležitosti terapie u nespolupracujících pacientů. Poměrně krátká a jednoduchá informace by však mohla řadu pacientů přesvědčit k lepší spolupráci. I v případě velké časové tísně lze použít předem připravenou krátkou tištěnou informaci (viz návrh motivačního letáčku).
Jistě mohou prospět i další opatření a postupy, např. používání specifických krabiček s označením dnů v případě pacientů, kteří mají problém s organizací užívání tablet z hlediska pracovní zaneprázdněnosti, nebo z hlediska dalších onemocnění včetně kognitivních poruch.
Ovlivnění adherence výběrem léků
Řadě pacientů lze vyjít vstříc i vhodným výběrem léků. Obecně je vhodné preferovat dlouhodobě působící léky (s delším poločasem), případně kombinace více léků v jedné tabletě. Určitým extrémem je stále diskutovaná kombinace antihypertenzní, hypolipidemické a antiagregační terapie v jedné tabletě „polypilulka“ [9]. Již zavedenou možností je kombinační terapie několika antihypertenziv, případě hypolipemik, případně antihypertenziv s hypolipemiky/statiny v jedné tabletě. Tento přístup má značný potenciál ke zvýšení spolupráce u většiny pacientů. I přes nesporné výhody kombinačních preparátů mají i tyto určité nevýhody. Těmi jsou především nemožnost individuální titrace jednotlivých léků. U některých preparátů mohou být matoucí obchodní názvy a pacienti mohou mylně užívat výrazně vyšší dávky léků či jejich nevhodné kombinace. V naprosté většině případů jsou problémy pacientů řešitelné. U názvů kombinovaných preparátů je nutné důsledně zjistit obsah a množství konkrétních léků.
Antihypertenziva a statiny – kdy podávat
U současných kombinací antihypertenziva a statinu pak lékaře a poučené pacienty znepokojuje fakt, že původně bylo doporučováno podávat statiny výhradně ve večerních hodinách, zatímco v kombinované tabletě by pacienti měli užívat statiny převážně v hodinách ranních. Tento přístup však platil pro starší statiny s kratším poločasem a s relativně menším průnikem do tkání. V současnosti nejčastěji podávané účinné statiny, především atorvastatin a rosuvastatin, ale i simvastatin je možné podávat i v ranních hodinách, a to včetně kombinovaných preparátů. Jejich účinek na lipidové spektrum zůstává stejný jako při večerním podávání [10]. U pacientů s horší tolerancí statinů lze ty účinnější s delším poločasem dokonce podávat ob den s dobrým efektem na sledované lipidové parametry [11,12]. Nicméně právě zde je třeba si uvědomit určitý rozdíl mezi kontrolou krevního tlaku a lipidového spektra. Krevní tlak je kontrolován častěji a snadněji – pacienti si jej často mohou měřit i v domácím prostředí. V případě léčby dyslipidemií takové možnosti zatím nemáme, kontroly lipidogramu jsou prováděny většinou s několikaměsíčními odstupy, a proto je často náchylnost pacientů k užívání statinů a případně dalších hypolipemických léků menší než u antihypertenziv [13]. Navíc se, na rozdíl od antihypertenziv, objevují především v případě statinů neověřené informace, které užitečnost užívání léků na snižování cholesterolu zpochybňují. Proto je přínos užívání statinů vhodné zvláště zdůraznit včetně možnosti ranního či dopoledního užívání. Zavedení léčby statiny v ranních hodinách může dokonce odstranit i nespavost, kterou pacienti pociťují při užívání statinů ve večerních hodinách a která je zřejmě přinejmenším částečně i psychického původu. Základní body jsou shrnuty v tab. 3.
Table 3. Základní body řešení horší spolupráce pacientů při užívání léků 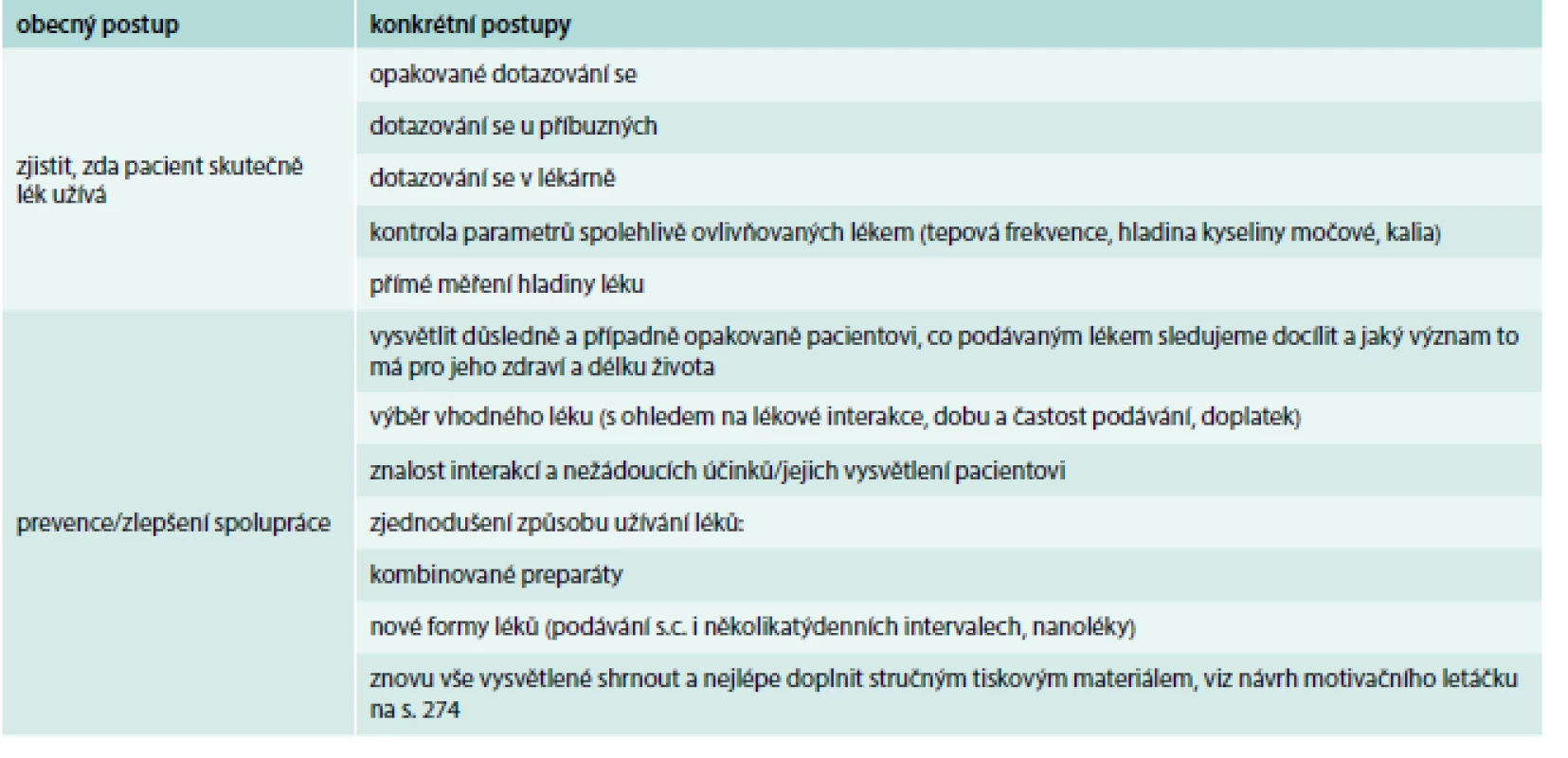
Shrnutí postupů ke zvýšení adherence pacientů k léčbě
Nejčastěji používané postupy ke zvýšení spolupráce pacientů jsou následující: edukace pacientů, častější kontroly/návštěvy, včetně telefonních konzultací; různá technologická řešení formou specifických dávkovačů včetně zvukových signálů a v neposlední zjednodušení medikace včetně využití kombinovaných léků.
Při získávání adherence jednotlivého pacienta je nejúspěšnější individuální přístup, nevýhodou je jeho malá použitelnost v běžné praxi, protože se prodlouží čekací doby, což paradoxně může spolupráci velké části pacientů zhoršit.
Z hlediska rychlého a plošného zvýšení míry spolupráce pacientů je nejúčinnější omezení počtu tablet včetně použití kombinovaných preparátů – několik účinných látek v jedné tabletě. V tomto případě je určitou nevýhodou snížená pružnost titrace dávek/jejich rozložení v čase u složitějších pacientů a také možnost, že dojde k nevhodné kombinaci/nevhodnému dávkování. Na pomezí výhod a nevýhod je masivní pacientem, a často ani lékařem, neočekávaný úspěšný efekt antihypertenzní terapie vedoucí k velice nízkým a nepříjemně vnímaným hodnotám krevního tlaku. Nicméně při pozorném postupu by tyto nevýhody měly být minimalizovány.
Z naší nedávné zkušenosti vzrostla adherence pacientů k léčbě i při intenzivnější intervenci životního stylu, jak dokládá v rámci grantu International Atherosclerosis Society a společnosti Pfizer (grant číslo 11532049) zaměřeného na edukační programy v oblasti dyslipidemií u pacientů s ischemickou chorobou dolních končetin v běžné praxi praktických lékařů. Hlavním cílem tohoto projektu bylo výrazně zlepšit rizikový profil těchto pacientů, a to především zlepšením dietních návyků a pohybové aktivity. Před intervencí bylo hypolipemiky léčeno 65,8 % pacientů, z toho 79 % užívalo statiny. Při následné kontrole se zvýšil počet pacientů léčených hypolipemiky na 81,3 %, z toho bylo 88,5 % bylo léčeno statiny, i když projekt na adherenci pacientů i jejich ošetřujících lékařů nebyl primárně zaměřen [14]. Je tedy možné a pravděpodobné, že pokud pacient vnímá pocit většího zájmu ze strany zdravotníků, jeho adherence se také zvyšuje.
Závěry
I když část pacientů ve vysokém ohrožení kardiovaskulárními příhodami antihypertenzíva a hypolipemika pravidelně neužívá, je možné tento stav příznivě ovlivnit. Na jedné straně se jedná o přímou a důslednější informovanost pacientů. Na druhé straně je možné zvýšit spolupráci pacientů i racionálním podáváním léků včetně redukce počtu tablet pomocí kombinovaných a v současné době dostupných léčebných preparátů. Poslední údaje z klinických studií zaměřených na zlepšení užívání léků z hlediska účinnějšího snížení tradičních rizikových faktorů – vysokého krevního tlaku a spektra krevních lipidů – jsou opatrně optimistické. Není však stále jasné, zda se tyto úspěchy promítnou i do snížení závažných kardiovaskulárních příhod [2]. To zbývá ještě prokázat. Nicméně již v uspěchané současnosti lze pacientovi s hypertenzí a dyslipidemií krátce vysvětlit závažnost jeho rizikového stavu při prvním kontaktu, mít na zřeteli možnost špatné adherence a pokusit se zjednodušit podávání léků.
Podpořeno MZ ČR – RVO („Institut klinické a experimentální medicíny – IKEM, IČ 00023001“) a projektem (Ministerstva zdravotnictví) koncepčního rozvoje výzkumné organizace 00064203 (FN MOTOL).
doc. MUDr. Jan Piťha, CSc.
japi@ikem.cz
Laboratoř pro výzkum aterosklerózy, Centrum experimentální medicíny IKEM,
Praha
www.ikem.cz
Doručeno do redakce 3. 4. 2017
Přijato po recenzi: 27. 4. 2017
Sources
1. ADHERENCE TO LONG-TERM THERAPIES. Evidence for action. World Health Organization: 2003. ISBN 92 4 154599 2. Dostupné z WWW: <http://www.who.int/chp/knowledge/publications/adherence_full_report.pdf>.
2. Epstein RS. Medication adherence: hope for improvement? Mayo Clin Proc 2011; 86(4): 268–270. <http://dx.doi.org/10.4065/mcp.2011.0123>.
3. Zdravotnická ročenka České republiky. Dostupné z WWW:<http://www.uzis.cz/katalog/rocenky/zdravotnicka-rocenka-ceske-republiky>.
4. Chytil L, Strauch B, Cvačka J et al. Determination of doxazosin and verapamil in human serum by fast LC-MS/MS: application to document non-compliance of patients. Chromatogr B Analyt Technol Biomed Life Sci 2010; 878(30): 3167–3173. Dostupné z DOI: <http://dx.doi.org/10.1016/j.jchromb.2010.09.032>.
5. Strauch B, Petrák O, Zelinka T et al. Precise assessment of noncompliance with the antihypertensive therapy in patients with resistant hypertension using toxicological serum analysis. J Hypertens 2013; 31(12): 2455–2461.
6. Ceral J, Habrdova V, Vorisek V et al. Difficult-to-control arterial hypertension or uncooperative patients? The assessment of serum antihypertensive drug levels to differentiate non-responsiveness from non-adherence to recommended therapy. Hypertens Res 2011; 34(1): 87–90.
7. Kallem RR, Karthik A, Chakradhar L et al. Development and validation of a highly sensitive and robust LC-MS/MS with electrospray ionization method for quantification of rosuvastatin in small volume human plasma samples and its application to a clinical study. Arzneimittelforschung 2007; 57(11): 705–711. Dostupné z DOI: <http://dx.doi.org/10.1055/s-0031–1296671>.
8. Waldron J, Webster C. Liquid chromatography-tandem mass spectrometry method for the measurement of serum mevalonic acid: a novel marker of hydroxymethylglutaryl coenzyme A reductase inhibition by statins. Ann Clin Biochem 2011; 48(Pt 3): 223–232. Dostupné z DOI: <http://dx.doi.org/10.1258/acb.2010.010182>.
9. Bramlage P, Sims H, Minguet J et al. The polypill: An effective approach to increasing adherence and reducing cardiovascular event risk. Eur J Prev Cardiol 2017; 24(3): 297–310. Dostupné z DOI: <http://dx.doi.org/10.1177/2047487316674817>.
10. Papageorgiou N, Zacharia E, Briasoulis A et al. Statins and myocardial infarction: Type, dose, and administration time: Does it matter? Trends Cardiovasc Med 2016; 26(5): 433–441. <http://dx.doi.org/10.1016/j.tcm.2016.01.001>.
11. Elis A, Lishner M. Non-every day statin administration--a literature review. Eur J Intern Med 2012; 23(5): 474–478. Dostupné z DOI: <http://dx.doi.org/10.1016/j.ejim.2012.02.006>.
12. Marcus FI, Baumgarten AJ, Fritz WL et al. Alternate-day dosing with statins. Am J Med 2013; 126(2): 99–104. Dostupné z DOI: <http://dx.doi.org/10.1016/j.amjmed.2012.08.007>.
13. Kim YS, Sunwoo S, Lee HR et al. Korea Post-Marketing Surveillance Research Group. Determinants of non-compliance with lipid-lowering therapy in hyperlipidemic patients. Pharmacoepidemiol Drug Saf 2002; 11(7): 593–600.
14. Projekt intenzivního ovlivnění dyslipidémií u pacientů s ischemickou chorobou dolních končetin. Practicus 2016; 10 : 9–11. Dostupné z DOI: <http://dx.doi.org/http://web.practicus.eu/sites/cz/Documents/Practicus-2016–10/09-ICHDK.pdf>.
Labels
Diabetology Endocrinology Internal medicine
Article was published inInternal Medicine

2017 Issue 4-
All articles in this issue
- Syndrom diabetické nohy: význam MR spektroskopie lýtkových svalů pro hodnocení končetinové ischemie a efektu revaskularizace
- Kontroverze okolo QALY
-
Význam zobrazení srdce pomocí magnetické rezonance v diagnostice hypertrofické kardiomyopatie
Část II - Novinky v léčbě srdečního selhání
- AT1 blokátory – srovnatelnost kardioprotektivity s inhibitory ACE
- Jak (s)tvořit spolupracujícího pacienta pro antihypertenzní a hypolipidemickou léčbu
- Relabující autoimunitní pankreatitida 1. typu: kazuistika
- Histiocytóza z indeterminovaných buněk – vymizení kožní infiltrace po ozáření elektronovým svazkem a aplikace 2-chlorodeoxyadenozinu: kazuistika
- Antikoagulační terapie dabigatranem vs rivaroxabanem u seniorů ve věku nad 65 let: porovnání dat „head to head“
- Gender and Coronary Artery Disease – a challenge for the 21st century
- Internal Medicine
- Journal archive
- Current issue
- Online only
- About the journal
Most read in this issue- Relabující autoimunitní pankreatitida 1. typu: kazuistika
- Kontroverze okolo QALY
- Novinky v léčbě srdečního selhání
- AT1 blokátory – srovnatelnost kardioprotektivity s inhibitory ACE
Login#ADS_BOTTOM_SCRIPTS#Forgotten passwordEnter the email address that you registered with. We will send you instructions on how to set a new password.
- Career


